Hastane
Personeline Pandemik İnfluenza A (H1N1) Aşı Uygulamasının Ardından
Aşılama Hakkındaki Görüşler ve Gözlenen Yan Etkiler*
Attitudes and Side Effects Related to Pandemic Influenza A (H1N1) Vaccination in Healthcare Personnel
Bahar
ÖRMEN, Nesrin TÜRKER, İlknur VARDAR, Figen KAPTAN, Sibel EL, Serap URAL, Fatih
KAYA,
Nejat Ali COŞKUN
İzmir Atatürk Eğitim ve Araştırma Hastanesi, Enfeksiyon Hastalıkları ve Klinik Mikrobiyoloji Kliniği, İzmir.
Izmir Ataturk Training and Research Hospital, Clinic of Infectious Diseases and Clinical Microbiology, Izmir, Turkey.
* XXXIV. Türk Mikrobiyoloji Kongresi (7-11 Kasım 2010, Girne, Kıbrıs) ve 4th Eurasia Congress of Infectious Diseases (1-5 Haziran 2011, Saraybosna, Bosna-Hersek)'de poster olarak sunulmuştur.
ÖZET
Bu çalışmanın amacı, 2009 pandemik influenza A (H1N1) aşılaması sonrasında sağlık çalışanlarının aşılama hakkındaki görüşlerini, aşının güvenilirliğini ve izlenen yan etkileri belirlemektir. Eğitim ve araştırma hastanemizde, Aralık 2009 tarihinde hastane çalışanlarına pandemik influenza aşılaması yapılmış ve aşılanma oranı %40 (800/2000) olarak izlenmiştir. Aşılamadan dört ay sonra, hastane personelinden çalışmaya katılmayı kabul edenlere (aşılanan ve aşılanmayan kişilere) aşılamaya ilişkin görüşleri ve aşılanan gruba aşılanma sonrası gözlenen yan etkilerle ilgili anket uygulanmıştır. Aşı olan ve olmayan katılımcılara iki farklı tipte anket dağıtılmıştır. Katılımcıların demografik özellikleri, aşı olma ve olmama nedenleri sorgulanmış, aşılanan gruba bunun yanı sıra kronik hastalık varlığı, uygulanan aşılar (pandemik/mevsimsel influenza), aşı sonrası gelişen lokal veya sistemik reaksiyonlar sorulmuştur. Anket çalışmasına toplam 332 gönüllü katılmış; katılımcıların 247 (%74.4)'sinin aşılanan, 85 (%25.6)'inin ise aşılanmayan grupta yer aldığı tespit edilmiştir. Katılımcıların erkek/kadın oranı 1.2 olup, %55.7'si 30 yaşın üzerindedir. Katılımcıların çoğunu (%82.8) lise ve üniversite mezunları oluşturmuştur. Aşılanma oranları; ileri yaş grubunda genç erişkinlere göre (p= 0.042), erkeklerde kadınlara göre (p= 0.001) ve çocuğu olanlarda olmayanlara (p= 0.021) göre istatistiksel olarak anlamlı düzeyde yüksek bulunmuştur. Buna karşın sağlık dışı meslek grubunda (temizlik elemanı, idari personel vb.) olanların (%57.5), doktor (%29.1) ve hemşirelere (%13.4) göre; yoğun bakım üniteleri, acil servis ve idari birimlerde çalışanların (%54.7) ise dahili (%22.3) ve cerrahi (%23.1) kliniklerde çalışanlara göre daha yüksek oranda aşılandığı tespit edilmiştir (p= 0.001). Aşı olmayı reddetmenin en önemli nedenlerinin; "aşının yan etkilerinden korkma" (%69.4) ve "aşının etkinliğine inanmama" (%56.4) olduğu gözlenmiştir. Aşı olmayı kabul etmenin en önde gelen nedenleri ise "ailesine hastalığı bulaştırmamak" (%60.3) ve "risk grubunda yer almak" (%54.3) olduğu belirlenmiştir. Aşılanan grupta, aşı sonrası saptanan lokal reaksiyonların (aşı bölgesinde ağrı, şişlik, kızarıklık) oranı %43.3, sistemik reaksiyonların (kırgınlık, yorgunluk, kas ağrısı, grip benzeri tablo vb.) oranı ise %43.7 olarak belirlenmiş; hiçbir olguda vaskülit, nörit, ensefalomiyelit, Guillain-Barre sendromu ve anafilaktik reaksiyon gibi ciddi yan etkiler saptanmamıştır. Çalışmada aşının güvenilirliğine ait kaygıların aşılanmayı olumsuz etkilediği görülmüştür. Aşıya bağlı ciddi yan etkilere rastlanmaması nedeniyle aşının güvenilir olduğu düşünülmüştür. Bilimsel açıdan geçerliliği kanıtlanmış olsun ya da olmasın aşı güvenliğine ait ortaya çıkabilecek kaygılar, aşının geniş halk kitleleri tarafından kabul edilebilirliğini olumsuz etkileyebilmekte ve influenza kontrolüne ilişkin çabalarımızın etkisini azaltabilmektedir. Sonuç olarak; ülke çapında aşı güvenliği ve yan etkilere dair verilerin toplandığı ve düzenli raporlandığı sistemlerin geliştirilmesi gelecekteki aşılama çalışmalarına ışık tutacaktır.
Anahtar sözcükler: Pandemik influenza; influenza A virusu; H1N1; aşı; aşılama; yan etki.
ABSTRACT
The aims of this study were to evaluate the attitudes towards H1N1 vaccination and to determine the safety and side effects following 2009 pandemic influenza A (H1N1) vaccination. Pandemic influenza vaccine had been administered to the healthcare personnel in our research and training hospital in December 2009. The rate being vaccinated was established as 40% (800/2000). Four months following vaccination, the opinions about vaccination were asked to the healthcare workers, and also side effects were questioned to the vaccinated group. Two different questionnaires (for vaccinated and unvaccinated subjects) were delivered to the volunteers who agreed to participate in the study. Demographic features, reasons related to being vaccinated or not, were questioned. The vaccinated group was also questioned for the presence of chronic diseases, previous vaccinations (pandemic/seasonal influenza), local or systemic reactions that develop after vaccination. A total of 332 volunteers participated in the questionnaire. Of them 247 (74.4%) were vaccinated and 85 (25.6%) were unvaccinated. Male/female ratio of the participants was 1.2, and 55.7% of them were older than 30-year-old. Most of the participants (82.8%) were highly educated (high school and faculty-graduated). Vaccination rates were found statistically significant in advanced age group compared to young adults (p= 0.042); in male gender compared to females (p= 0.001) and in parents compared to subjects who didn't have children (p= 0.021). Vaccination rates were observed to be higher (57.5%) in non-medical staff (cleaning employers, administrative personnel, etc.) than the physicians (29.1%) and nurses (13.4%), and the rate was also high (54.7%) in personnel who worked in intensive care units, emergency department and administrative units than the personnel who worked in the clinics of internal medicine (22.3%) and surgery (23.1%) (p= 0.001). The most important causes of rejecting vaccination were being afraid of the side effects (69.4%) and not believing the effectiveness of the vaccine (56.4%). The leading causes of accepting vaccination were worries about infecting their family (60.3%) and being in a risk group (54.3%). After vaccination, local reactions (pain, swelling and redness at the vaccination site) were described in 43.3% and systemic reactions (weakness, fatigue, muscle aches, influenza-like symptoms, etc.) were described in 43.7% of the subjects. Severe side effects such as vasculitis, neuritis, encephalomyelitis, Guillian-Barre syndrome and anaphylactic reaction were not observed in any of the vaccinated cases. It was detected that worries about the safety of vaccine had negative impact for vaccination. Since no serious side effects were detected related to vaccination, it was concluded that the vaccine was safe. In spite of the scientific proofs, negative concerns about the safety of the vaccines can unfavorably affect the vaccination campaigns and can jeopardize efforts of influenza control. As a result, data collection systems about the safety and side effects of the vaccine all over the country and regular reports about these data may more efficiently guide vaccination programs in the future.
Key words: Pandemic influenza; influenza A virus; H1N1; vaccine; vaccination; adverse effects.
Geliş Tarihi (Received): 28.06.2011 • Kabul Ediliş Tarihi (Accepted): 12.08.2011
GİRİŞ
2009 yılı Mart-Nisan aylarında ilk kez Meksika'da H1N1 influenza A salgını saptanmış ve virus Türkiye'nin de içinde olduğu pek çok ülkeye yayılmıştır. Haziran 2009 tarihinde Dünya Sağlık Örgütü (DSÖ) bu yeni influenza A (H1N1) virusunun pandemiye yol açtığını ilan etmiş; salgının yayılım özellikleri ve hastalık şiddetini orta düzey olarak nitelendirmiştir1,2. Pandemilerde hastalığın yayılımının önlenmesi, toplumun önemli bir bölümünün aşılanmasıyla mümkündür. H1N1 virusunun tanımlanmasından kısa bir süre sonra aşı firmaları pandemik H1N1 aşısını geliştirmişlerdir. Adjuvansız inaktif aşılar, adjuvanlı inaktif aşılar ve canlı attenüe aşılarla aşılama kampanyası başlatılmıştır. Türkiye'de Sağlık Bakanlığı, Avrupa Hastalık Önleme ve Kontrol Merkezi tarafından onay almış pandemik H1N1 aşılarından Pandemrix, Focetria ve Panenza uygulamasını başlatmıştır. Pandemrix ve Focetria adjuvanlı, Panenza ise adjuvansız aşı olup sadece gebelerde kullanılmıştır1,3.
Bu çalışmanın amacı; 2009 pandemik influenza A (H1N1) aşısı hakkındaki görüşleri, aşının yan etkilerini ve güvenilirliğini belirlemek; konu ile ilgili ön yargılara ve oluşan sorulara küçük bir grup üzerinden de olsa yanıt verebilmektir.
GEREÇ ve YÖNTEM
Bu araştırma, eğitim ve araştırma hastanemizde, Aralık 2009 tarihinde hastane çalışanlarına uygulanan 2009 pandemik influenza A (H1N1) aşılaması sonrasında gerçekleştirildi. Toplam 2000 kişinin görev yaptığı hastanemizde 800 (%40) kişi aşılandı. Prevalansın bilinmediği durumlarda %50 sıklık kabul edilerek, %5 kabul edilebilir hata payı ile %95 güven düzeyinde en az 322 kişiye ulaşılması planlandı. Gönüllülük esasına dayandığı için sistematik örnekleme yöntemi uygulanmadı. Aşılanan grup için 20, aşılanmayan grup için ise dokuz soruluk iki farklı tip anket formu hazırlandı.
Aşıya bağlı geç dönemde gelişebilecek yan etkileri de gözden kaçırmamak için aşılamadan yaklaşık dört ay sonra (Nisan 2010) hastanenin tüm birimleri ziyaret edilip çalışma hakkında bilgi verilerek sözlü onam alındı ve araştırmaya katılmayı kabul edenlere anket formları dağıtıldı. Her iki gruba yöneltilen ilk sekiz soru ile sosyodemografik özellikler [yaş, cinsiyet, çocuk varlığı, gebelik, meslek (doktor, hemşire, sağlık memuru/sağlık teknisyeni, temizlik elemanı, bilgisayar elemanı, idari personel, sağlık meslek okulu öğrencileri), eğitim düzeyi (ilköğretim, lise ve üniversite) ve görev yeri (cerrahi klinikler, dahiliye klinikleri, acil servis, yoğun bakım üniteleri, laboratuvarlar, idari bölümler, teknik bölümler)] sorgulandı. Aşılanmayan gruba aşı olmama nedenleri (aşıdan veya aşının yan etkilerinden korkma, aşının etkinliğine inanmama, salgına inanmama, hastalanmaktan korkmama, otoimmün hastalık veya kontrendike durum varlığı) çoktan seçmeli olarak soruldu. Aşılanan gruba ise kronik hastalık varlığı [astım/kronik obstrüktif akciğer hastalığı (KOAH), diabetes mellitus, kronik böbrek yetmezliği, kalp yetmezliği, malignite, kollajen doku hastalığı, immünsüpresif tedavi vb.], uygulanan aşılar (pandemik influenza H1N1 aşısı/mevsimsel influenza aşısı), aşı sonrası gelişen lokal (şişlik, ağrı, kızarıklık vb.) ve/veya sistemik reaksiyonlar (kırgınlık, yorgunluk, titreme, ateş, baş ağrısı, kas ağrısı, döküntü vb.) reaksiyonların başlama ve devam süresi (24 saatten kısa, 24-36 saat, 36 saatten uzun), nörolojik bulguların varlığı (sinirlerin geçtiği bölgede ağrı, uyuşma, vaskülit, nörit, ensefalomiyelit, Guillain-Barre sendromu) ve aşı olma nedenleri (risk grubunda yer almak, hastalığın komplikasyonlarından korkmak, hastalığı ailesine bulaştırmamak, hastalığı hastalara bulaştırmamak vb.) çoktan seçmeli olarak soruldu.
Veriler, SPSS for Windows 17.0 programı kullanılarak değerlendirildi. Sayılabilen verilerin karşılaştırılmasında ki-kare testi kullanıldı. Sonuçlar p< 0.05 düzeyinde istatistiksel olarak anlamlı olarak kabul edildi.
BULGULAR
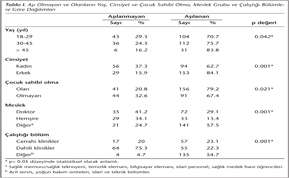
Çalışmamızda toplam 332 kişiye ulaşılmış; bunların 247 (%74.4)'sinin aşılanan, 85 (%25.6)'inin ise aşılanmayan grupta yer aldığı tespit edilmiştir. Katılımcıların erkek/kadın oranı 1.2 olup, %55.7'si 30 yaşın üzerindedir. Katılımcıların çoğunu (%82.8) lise ve üniversite mezunlarının oluşturduğu izlenmiştir.
Aşı olan ve olmayan grupların yaş, cinsiyet ve çocuk sahibi olma, meslek ve çalıştığı bölümlere göre dağılımları Tablo I'de gösterilmiştir.
Aşılanma oranları; ileri yaş grubunda genç erişkinlere göre, erkeklerde kadınlara göre ve çocuğu olanlarda olmayanlara göre istatistiksel olarak anlamlı düzeyde yüksek bulunmuştur (p< 0.05) (Tablo I). Buna karşın diğer meslek grubunda olanların aşılanma oranının (%57.5) doktor ve hemşirelere göre; dahili kliniklerde çalışanlarda ise aşılanmama oranının (%75.3) diğer gruplara göre anlamlı olarak yüksek bulunması dikkat çekicidir (Tablo I).
Aşılanan grup içinde iki olgunun gebe olduğu belirlenmiş; bunlardan birinin yalnızca mevsimsel influenza aşısı, diğerinin ise her iki aşıyı birlikte yaptırdığı anlaşılmıştır. Aşılanan grupta kronik hastalık varlığı sorgulandığında altısında astım/KOAH, üçünde diabetes mellitus, ikisinde kollajen doku hastalığı, birinde immünsüpresif tedavi ve birinde de malignite olduğu öğrenilmiştir.
Aşılanan grupta H1N1 pandemik influenza aşısı yaptırma oranı %31 (76/247), mevsimsel influenza aşısı yaptırma oranı %4 (11/247) olup, iki aşıyı birlikte yaptıranların sayısının (160/247; %65) çoğunlukta olduğu görülmüştür.
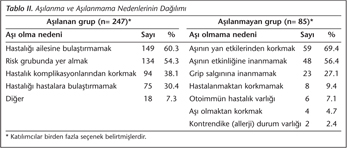
Aşılanan grupta aşılanma nedenleri değerlendirildiğinde; katılımcıların en yüksek oranda "hastalığı ailesine bulaştırmamak" için aşılandıkları anlaşılmış, ikinci sırada yer alan neden ise "risk grubunda bulunma" olarak belirlenmiştir (Tablo II). Aşılanmayan grupta, katılımcıların aşılanmama nedenleri incelendiğinde ise; ilk sırayı "aşının yan etkilerinden korkma", ikinci sırayı "aşının etkinliğine inanmama", üçüncü sırayı ise "salgına inanmama" almıştır (Tablo II).
Aşılanan grupta, aşı sonrası saptanan lokal reaksiyonların (aşı bölgesinde ağrı, şişlik, kızarıklık) oranı %43.3, sistemik reaksiyonların oranı ise %43.7 olarak belirlenmiştir. Lokal reaksiyonların çoğunlukla ilk 24 saatte başlayıp kısa sürede (< 24 saat) kaybolduğu; sistemik reaksiyonların ise çoğunlukla (%31) ilk 24 saatte başladığı ve genellikle 24-36 saat devam ettiği görülmüştür. Sistemik yan etki olarak en sık kırgınlık (%30.4), yorgunluk (%21.1), yaygın kas ağrısı (%18.6) ve grip benzeri tablo (%17); nadir olarak ise sinirlerin geçtiği bölgede ağrı ve uyuşma (n= 12, %5) ile tansiyonda düşme (n= 6, %2) tanımlanmıştır. Hiçbir olguda vaskülit, nörit, ensefalomiyelit, Guillain Barre sendromu ve anafilaktik reaksiyon görülmemiştir.
TARTIŞMA
Aşı kampanyalarının çoğuna eşlik eden aşı güvenilirliğine dair endişeler, 2009 pandemik influenza A (H1N1) aşısı için de geçerli olmuştur. Aşının onay almasından önceki döneme ait güvenliğe ilişkin verilerin sınırlı olmasından dolayı, pandemik influenza aşı kampanyasına ilişkin yan etkilerin anlaşılması halk sağlığı açısından önemli bir hedeftir4.
Yunanistan'da sağlık çalışanlarına 2009 pandemik influenza aşılaması ile ilgili uygulanan bir ankette, aşılanma oranının, ileri yaş, erkek cinsiyet, doktor olma ve mevsimsel influenza aşılanma öyküsü varlığıyla arttığı bulunmuştur5. Çalışmamızda da erkek cinsiyette, çocuğu olanlarda ve ileri yaşlarda aşılanma oranının arttığı görülmüştür. Fransa'da yapılan bir çalışmada acil serviste çalışmanın ve pandemi pratiğinde yer almanın aşı yaptırma kararını olumlu olarak etkilediği gösterilmiştir6. Çalışmamızda da, "diğer" grupta yer alan acil servis ve yoğun bakım ünitesi çalışanlarının aşılanan grup içindeki oranının yüksek bulunmasının nedeni, hastalara yakın temas ve müdahalenin bu dallarda daha fazla olması nedeniyle hastalığı bulaştırma riskinin de daha yüksek olmasıdır. Aşılama ile ilgili yapılan bilgilendirmeler ve hastane ortamında çalışıyor olmak ise idari ve teknik bölümlerde aşılananların oranının yüksek olmasını açıklayabilir. Amerika Birleşik Devletleri (ABD)'nde yapılan bir çalışmada toplumun aşılanmama nedenleri olarak aşıya güvenmeme, hastalığa yakalanmayacağını düşünme, hastalığın ciddiyetine inanmama, risk grubunda olmadığını düşünme yer almıştır1. Yunanistan'da yapılan çalışmada, sağlık çalışanlarının %97'sinin aşılamanın önemini kabul etmelerine rağmen, %75.3'ünün aşının güvenilirliğine dair endişeleri olduğu ve pandemik influenza aşısının sadece %17 oranında uygulanabildiği belirtilmektedir7. Yunanistan'da yapılan diğer bir çalışmada ise, aşılanmayı kabul etmemenin en önemli nedenleri olarak; aşının güvenilirliğine ilişkin endişeler (%43), aşı hakkında yetersiz bilgilenme (%28) ve hastalığa yakalanma riski taşımadığını düşünme (%11) yer almıştır5. İspanya, Hong Kong ve Kanada'da yapılan çeşitli çalışmalarda, en önemli aşı olmama nedenleri, aşının güvenilirliğine dair endişeler, yan etkilerinden korkma ve hastalığın ciddiyetine inanmama olarak belirtilmiştir8,9,10. Ertek ve arkadaşlarının11 Ankara ve Diyarbakır'da yaptığı kesitsel çalışmada, pandemik influenza aşısı yaptırma oranı, 1164 Ankara katılımcısında %9.3, 804 Diyarbakır katılımcısında %3.7 olarak belirlenmiş; en önemli aşı yaptırmama gerekçesinin her iki ilde de aşı yaptırmayı gerekli görmemek ve etkinliğine güvenmemek olduğu vurgulanmıştır. Çalışmamızda da hastane çalışanlarının aşı olmama nedenleri içinde birinci sırada aşının yan etkilerinden korkma (%69.4), ikinci sırada aşının etkinliğine inanmama (%56.4) yer almaktadır. Bu sonuç dünyanın farklı ülkelerinde yapılan çalışmalarla benzer bulunmuştur. Bu çalışmada aşının güvenilirliğine ait kaygıların aşılanmayı olumsuz olarak etkilediği görülmüştür.
Yapılan çalışmalarda, 2009 pandemik influenza aşısı olmayı kabul etme nedenleri arasında en önemlilerinin kendini ve hastaları hastalıktan koruma, yakınlarına hastalığı bulaştırmama ve sağlık otoritelerinin önerilerini uygulama yer almaktadır8,9,10. Çalışmamızda da katılımcıların çoğu ailesine hastalığı bulaştırmamak için (%60.3) ve risk grubunda yer almaları (%54.3) nedeniyle aşı olduklarını belirtmişlerdir. Bu sonuç, aşılanan gruptaki katılımcıların hastalığın ciddiyeti konusundaki farkındalıklarını göstermektedir.
Macaristan'da 2009 pandemik influenza aşısının tek başına (grup 1) ya da mevsimsel influenza aşısı ile kombine (grup 2) uygulanması sonrası gözlenen yan etkiler çok merkezli bir çalışmada incelenmiş ve her iki grupta da en önemli yan etkinin enjeksiyon bölgesinde ağrı (sırasıyla %4.4 ve %10.1) ve 1-2 gün süren halsizlik (sırasıyla %1.6 ve %2.8) olduğu bildirilmiştir12. Araştırıcılar pandemik aşının etkin ve güvenilir olduğunu ve 2009-2010 mevsimsel influenza aşısı ile kombine uygulanabileceğini ifade etmişlerdir12. Tek doz 2009 pandemik influenza aşılaması sonrası immün yanıt ve yan etkilerin incelendiği ABD'de yapılan bir araştırmada, çocuk ve erişkin yaş gruplarına aşı ve plasebo uygulamaları sonrasında enjeksiyon bölgesinde ağrı ve sistemik yan etkiler %50'ye varan oranlarda tespit edilmiş olup, aşı ve plasebo grupları arasında anlamlı bir fark bulunmamıştır13. İsrail'de yapılan bir çalışmada, 2009 pandemik influenza aşısı sonrası yan etkilerin mevsimsel influenza aşısına benzer şekilde ılımlı ve geçici olduğu görülmüş; lokal reaksiyon oranı %12-18, sistemik yan etki oranı %8 olarak bulunmuştur14. Ertek ve arkadaşları11 da aşılama sonrası en sık saptanan yan etkilerin aşı uygulanan yerde hassasiyet, kas/eklem ağrısı, baş ağrısı ve halsizlik olduğunu belirtmişlerdir. Çalışmamızda tek başına mevsimsel influenza aşılanma oranının %4 gibi düşük bir değerde olması ve çoğu olgunun (%65) her iki aşıyı birarada yaptırması nedeniyle mevsimsel influenza ve pandemik influenza aşılarının yan etkileri birbirleriyle karşılaştırılamamıştır. Aşı sonrası görülen lokal reaksiyonlar hafif düzeyde ve kısa süreli olmuş, sistemik reaksiyonlar %43.7 gibi yüksek oranda görülmekle birlikte büyük bölümünü kırgınlık, halsizlik, yorgunluk gibi göreceli yakınmalar oluşturmuştur. Aşı sonrası ciddi yan etkilere rastlanmamış olup aşının güvenilir olduğu düşünülmüştür. 1976-1977 yıllarında kullanılan pandemik influenza aşısı ile Guillain-Barre sendromu arasında nadir de olsa (yaklaşık 100.000 aşılamada 1 olgu) nedensel bir ilişki olduğu gösterildiğinden4 aşı kampanyalarında bu yan etki göz önünde bulundurulmalı ve aşının yarar ve riskleri her bir hasta bazında ayrı ayrı değerlendirilmelidir.
İnfluenza aşılarının kullanımı, influenza virus enfeksiyonlarına bağlı morbidite ve mortaliteyi azaltmak amacıyla halen uygulanan halk sağlığı yaklaşımlarının en önemlilerindendir. Aşı çalışmalarına katılan olgu sayısının kısıtlı olması nedeniyle seyrek görülen ancak ciddi olabilen yan etkiler, belirli bir aşı onay almadan ve/veya yaygın olarak kullanıma girmeden önce saptanamayabilir. Dünyada, pandemik aşının hızla üretilip kullanıma sunulma zorunluluğu, yeterli etkinlik ve yan etki araştırmalarının yapılmaması nedeniyle aşının güvenilirliği ile ilgili toplumda ve bilimsel çevrelerde endişe yaratmıştır15. Türkiye'de de konuyla ilgili olarak farklı görüşleri taşıyan tıp çevresinden uzmanlar zaman zaman karşı karşıya gelmişlerdir. Bilimsel açıdan geçerliliği kanıtlanmış olsun ya da olmasın aşı güvenliğine ait ortaya çıkabilecek kaygılar, aşının geniş halk kitleleri tarafından kabul edilebilirliğini olumsuz etkileyebilmekte ve influenza kontrolüne ilişkin çabalarımızın etkisini azaltabilmektedir. Ülke çapında aşı güvenliğini yerinde değerlendirebilecek, iyi planlanmış ve resmiyet kazanmış, sağlam bilimsel temellere dayalı, ulusal veri akışının kaydedildiği ve düzenli raporlamanın yapıldığı, sorunsuz çalışan sistemlere ihtiyacımız vardır.
TEŞEKKÜR
Bu çalışmadaki istatistiksel hesaplamalardaki yardımlarından dolayı biyoistatistik uzmanı Mustafa Kaya'ya ve Prof. Dr. Hülya Ellidokuz'a teşekkür ederiz.
KAYNAKLAR
- Aktaş F. H1N1 aşısı: Yapılsın mı? Yapılmasın mı? ANKEM 2010; 24(Ek 2): 201-5. [Özet] [PDF]
- Girard MP, Tam JS, Assossou OM, Kieny MP. The 2009 A (H1N1) influenza virus pandemic: a review. Vaccine 2010; 28(31): 4895-902. [Özet]
- Johansen K, Nicoll A, Ciancio BC, Kramarz P. Pandemic influenza A (H1N1) 2009 vaccines in the European Union. Euro Surveill 2009; 14(41): 19361. [Özet] [Tam Metin] [PDF]
- Iskander J, Broder K. Monitoring the safety of annual and pandemic influenza vaccines: lessons from the US experience. Expert Rev Vaccines 2008; 7(1): 75-82. [Özet]
- Maltezou HC, Dedoukou X, Patrinos S, et al. Determinants of intention to get vaccinated against novel (pandemic) influenza A H1N1 among health-care workers in a nationwide survey. J Infect 2010; 61(3): 252-8. [Özet]
- Schwarzinger M, Verger P, Guerville MA, et al. Positive attitudes of French general practitioners towards A/H1N1 influenza-pandemic vaccination: a missed opportunity to increase vaccination uptakes in the general public? Vaccine 2010; 28(15): 2743-8. [Özet]
-
Rachiotis G, Mouchtouri VA, Kremastinou J, Gourgoulianis K, Hadjichristodoulou C. Low
acceptance of vaccination against the 2009 pandemic influenza A (H1N1) among
healthcare workers in Greece. Euro Surveill 2010; 15(6): 19486.
[Özet] [Tam Metin] [PDF] - Virseda S, Restrepo MA, Arranz E, et al. Seasonal and pandemic A (H1N1) 2009 influenza vaccination coverage and attitudes among health-care workers in a Spanish University Hospital. Vaccine 2010; 28(30): 4751-7. [Özet]
-
Chor JS, Ngai KL, Goggins WB, et al. Willingness of Hong Kong healthcare workers to
accept pre- pandemic influenza vaccination at different WHO alert levels: two
questionnaire surveys. BMJ 2009; 339: b3391.
[Özet] [Tam Metin] [PDF] - Kaboli F, Astrakianakis G, Li G, Guzman J, Naus M, Donavan T. Influenza vaccination and intention to receive the pandemic H1N1 influenza vaccine among healthcare workers of British Columbia, Canada: a cross-sectional study. Infect Control Hosp Epidemiol 2010; 31(10): 1017-24. [Özet]
-
Ertek M, Sevencan F, Kalaycioglu H, et al. Pandemic influenza A (H1N1)v vaccination
status and factors affecting vaccination: Ankara and Diyarbakir 2009 data from
Turkey. Mikrobiyol Bul 2011; 45(4): 684-96.
[Özet] [Tam Metin] [PDF] - Vajo Z, Tamas F, Sinka L, Jankovics I. Safety and immunogenicity of a 2009 pandemic influenza A H1N1 vaccine when administered alone or simultaneously with the seasonal influenza vaccine for the 2009-10 influenza season: a multicentre, randomised controlled trial. Lancet 2010; 375(9708): 49-55. [Özet]
- Plennevaux E, Sheldon E, Blatter M, Reeves-Hoche MK, Denis M. Immune response after a single vaccination against 2009 influenza A H1N1 in USA: a preliminary report of two randomised controlled phase 2 trials. Lancet 2010; 375(9708): 41-8. [Özet]
- Grotto I, Engelhard D. The safety and immunogenicity of the vaccines against pandemic (H1N1) 2009 influenza. Harefuah 2009; 148(12): 799-803, 857. [Özet]
- Kurugol Z. Are pandemic influenza vaccines safe? Turkiye Klinikleri J Pediatr 2009; 18(4): 358-60. [Özet]
İletişim (Correspondence):
Dr. Bahar Örmen,
İzmir Atatürk Eğitim ve Araştırma Hastanesi,
Enfeksiyon Hastalıkları ve
Klinik Mikrobiyoloji Kliniği,
Basın Sitesi 35360, İzmir, Türkiye.
Tel (Phone): +90 232 243 4343,
E-posta (E-mail): bormen2002@yahoo.com