Bronşiyolit Tanısı Alan 0-2 Yaş Grubu Çocuklarda İnsan Bokavirus ve
Diğer Solunum Viruslarının Sıklığının Araştırılması*
Determination of the Frequency of Human Bocavirus and Other Respiratory Viruses Among
0-2 Years
Age Group Children Diagnosed as Acute Bronchiolitis
Mustafa UYAR1, Necdet KUYUCU1, Seda TEZCAN2, Gönül ASLAN2, Bahar TAŞDELEN3
1 Mersin Üniversitesi Tıp Fakültesi, Çocuk Sağlığı ve Hastalıkları Anabilim Dalı, Mersin.
1 Mersin University Faculty of Medicine, Department of Pediatric Infection, Mersin, Turkey.
2 Mersin Üniversitesi Tıp Fakültesi, Tıbbi Mikrobiyoloji Anabilim Dalı, Mersin.
2 Mersin University Faculty of Medicine, Department of Medical Microbiology, Mersin, Turkey.
3 Mersin Üniversitesi, Tıp Fakültesi Biyoistatistik Anabilim Dalı, Mersin.
3 Mersin University Faculty of Medicine, Department of Biostatistics, Mersin, Turkey.
* Bu çalışma, Mersin Üniversitesi Bilimsel Araştırma Projeleri Birimi tarafından desteklenmiştir (Proje no. TF DTB [MU] 2010-4 TU).
ÖZET
Akut bronşiyolit, daha çok iki yaşından küçük çocuklarda sıklıkla viral etkenlerin neden olduğu bir alt solunum yolu enfeksiyonudur. Bu çalışmada, 0-2 yaş arası akut bronşiyolitli çocuklarda, insan bokavirusu (HBoV) da dahil olmak üzere solunum yolu viruslarının sıklığının belirlenmesi ve bu etkenlerle oluşan enfeksiyonların klinik özelliklerinin değerlendirilmesi amaçlanmıştır. Çalışmaya, Ocak-Haziran 2010 tarihleri arasında Mersin Üniversitesi Tıp Fakültesi, Çocuk Sağlığı ve Hastalıkları Anabilim Dalında akut bronşiyolit tanısı alan 62 hasta (45 erkek, 17 kız; yaş aralığı: 0-2 yıl) ile kontrol grubu olarak sağlıklı 33 çocuk (21 erkek, 12 kız; yaş aralığı: 0-2 yıl) dahil edilmiştir. Çalışma gruplarından alınan nazofarengeal aspirat örneklerinde solunum yolu virusları [respiratuar sinsityal virusu (RSV) A ve B; rhinovirus (RV); insan metapnömovirusu (hMPV) A ve B; influenza virus tip A (H1N1, H3N2, H1N1v), B ve C; parainfluenza virus (PIV) tip 1, 2, 3 ve 4A/B; adenovirus (AdV); HBoV; koronavirus (CoV 229E); enterovirus (EV)], multipleks polimeraz zincir reaksiyonu (M-PCR) ve DNA mikroarray prensibi ile çalışan CLART®Pneumovir (Clinical Array Technology, Genomica, İspanya) ticari sistemi ile araştırılmıştır. Ayrıca, viral etkenler ile hastaların demografik, klinik ve laboratuvar özellikleri, uygulanan tedaviler ve hastanede yatış oranları arasındaki ilişki değerlendirilmiştir. Çalışmamızda, akut bronşiyolitli 62 hastanın 52 (%83.9)'sinde en az bir viral etken, 31 (%50)'inde viral koenfeksiyon varlığı tespit edilmiştir. Koenfeksiyonlar dahil edildiğinde en sık saptanan virus RSV (n= 21; %33.9) olmuş; bunu sırasıyla influenza A[H1N1] (n= 18; %29), RV (n= 18; %29), hMPV (n= 13; %21), PIV (n= 10; %16.1), AdV (n=5; %8), HBoV (n= 3; %4.8) ve EV (n= 1; %1.6) izlemiştir. Kontrol grubundaki 33 sağlıklı çocuğun ise 21 (%63.6)'inde en az bir viral etken saptanmış; 7 (%21.2) örnekte ise koenfeksiyon varlığı tespit edilmiştir. Koenfeksiyonlar dahil edildiğinde sağlıklı çocuklarda saptanan viruslar sıklık sırasına göre RV (n= 10; %30.3), influenza A[H1N1] (n= 6; %18.1), AdV (n= 6; %18.1), RSV (n= 4; %12.1) ve PIV (n= 3; %9) olmuş; kontrol grubunda HBoV ve hMPV'ye rastlanmamıştır. Hasta ve kontrol gruplar arasında; demografik özellikler (yaş, cins, atopi öyküsü, sigara maruziyeti, anne sütü alım süresi, okula giden kardeş varlığı) ve virus saptanma sıklığı (sırasıyla; %83.9 ve %63.6) açısından istatistiksel olarak anlamlı farklılık saptanmamıştır (p> 0.05). Hastalarda en sık izlenen başvuru şikayetleri öksürük (%100), burun akıntısı (%82.3) ve solunum sıkıntısı (%71) olup, hastaların 21 (%33.9)'inde ateş mevcuttur. Fizik muayene bulguları olarak en sık ekspiryum uzunluğu (%98.4), ronküs (%98.4), ral (%80.6), hızlı solunum (%71) ve taşikardi (%67.7) saptanmıştır. Akciğer grafisi bulguları irdelendiğinde, virusla ilişkili bronşiyolitlerde yaygın hava tutulumu daha sık (36/52; %69.2) görülmüş; buna karşın virus tespit edilemeyen hastalarda infiltrasyonun daha yaygın olduğu (6/10; %60) izlenmiştir (p< 0.05). Farklı viral etkenlerin saptandığı bronşiyolitli çocuklarda, demografik özellikler, klinik ve laboratuvar bulguları, klinik ciddiyet skoru, hastaneye yatış oranı ve yatış süreleri ile viral etkenler arasında istatistiksel olarak anlamlı bir fark bulunmamıştır (her bir parametre için; p> 0.05). Buna karşın, hastaneye yatırılan hastalarda antibiyotik ve steroid kullanma oranının (sırasıyla; 24/34 ve 5/34), ayaktan izlenen olgulara (sırasıyla; 7/28 ve 0/28) göre anlamlı düzeyde yüksek olduğu görülmüştür (p< 0.05). Bu çalışmanın verileri, Mersin ilindeki bronşiyolitli çocuklarda solunum yolu viruslarının oldukça yüksek oranda (yaklaşık %84) etken olduğu göstermiş; hMPV (%21) ve HBoV (%4.8) varlığının sadece hasta grubunda saptanması bu virusların akut bronşiyolit etiyolojisindeki rollerini desteklemiştir. Sonuç olarak, akut bronşiyolitli hastalarda gereksiz antibiyotik tedavisinin önlenmesi ve seçilmiş olgularda uygun antiviral tedaviye başlanabilmesi için solunum yolu örneklerinde virolojik tanının yapılması önem taşımaktadır.
Anahtar sözcükler: Bronşiyolit; insan bokavirus; solunum virusları; multipleks PCR; mikroarray.
ABSTRACT
Acute bronchiolitis, mostly seen in infants and younger children, is a lower respiratory tract infection frequently caused by viral agents. We aimed to determine the frequency of a broad panel of respiratory viruses including human bocavirus (HBoV) and to assess the clinical characteristics of acute bronchiolitis in a group of children under 24 months of age. A total of 62 children (45 male, 17 female; age range: 0-2 years) with the initial diagnosis of acute bronchiolitis and 33 healthy children (21 male, 12 female; age range: 0-2 years) as control group who were admitted to the Pediatrics Department of Mersin University Hospital, southern Turkey, from January to July 2010 were included in the study. Nasopharyngeal aspirates were collected from the study groups and the detection of respiratory viruses [respiratory syncytial virus (RSV) A & B; rhinovirus (RV); human metapneumovirus (hMPV) A & B; influenza virus type A [H1N1, H3N2, H1N1v], B & C; parainfluenza virus (PIV) type 1, 2, 3 & 4A/B; adenovirus (AdV); HBoV; coronavirus (CoV 229E); enterovirus (EV)], were performed by using a commercial system namely CLART®Pneumovir (Clinical Array Technology, Genomica, Spain) based on the principle of multiplex polymerase chain reaction (M-PCR) and DNA microarray. Demographic features, clinical and laboratory findings of the patients, treatment protocols and the relationship between the length of hospitalization and the viral agents determined were also evaluated. Of the 62 samples collected from bronchiolitis cases, at least one virus was detected in 52 (83.9%) and viral co-infections were detected in 31 (50%) of them. Including the co-infections, RSV was the most commonly identified virus (n= 21; 33.9%), followed by influenza A [H1N1] (n= 18; 29%), RV (n= 18; 29%), hMPV (n= 13; 21%), PIV (n= 10; 16.1%), AdV (n= 5; 8%), HBoV (n= 3; 4.8%) and EV (n= 1; 1.6%). Of the 33 samples from healthy children, at least one virus was detected in 21 (63.6%) and viral co-infections were detected in seven (21.2%) samples. Including the co-infections, the most commonly detected virus was RV (n= 10; 30.3%), followed by influenza A [H1N1] (n= 6; 18.1%), AdV (n= 6; 18.1%), RSV (n= 4; 12.1%) and PIV (n= 3; 9%), however HBoV and hMPV were not detected in the control group. The differences of demographic features (age, gender, history of atopy, exposure of smoking, length of breast-feeding, presence of school-age sibling) and frequency of virus detection (83.9% and 63.6%, respectively) between the patient and control groups were not statistically significant (p> 0.05). The most common complaints of patients on admission were cough (100%), runny nose (82.3%) and respiratory difficulty (71%), whereas fever was present in 21 (33.9%) patients. The most common findings on physical examination were prolonged expirium (98.4%), rhonchi (98.4%), rales (80.6%), tachypnea (71%) and tachycardia (67.7%). Pulmonary graphies revealed that diffuse air trappings were more common in virus-associated bronchiolitis (36/52; 69.2%) cases, on the other hand infiltrations were more common (6/10; 60%) in patients who were virus-negative (p< 0.05). The demographic features, clinical and laboratory findings, clinical severity scores, hospitalization rates and duration of hospitalizations in bronchiolitis cases did not show statistically significant differences between the viral agents (p> 0.05 for each parameter). However the rates of antibiotic and steroid use in hospitalized patients (24/34 and 5/34, respectively) were significantly higher than those of outpatients (7/28 and 0/28, respectively) (p= 0.001 and p= 0.03). Our data indicated a high rate (84%) of respiratory viruses in children with bronchiolitis in the Mersin province and the detection of hMPV (21%) and HBoV (4.8%) only in the patient group encouraged their roles in the etiology of acute brochiolitis. It was concluded that viral etiology should be investigated in selected cases to prevent unnecessary antibiotic treatment and to initiate appropriate antiviral therapy when necessary.
Key words: Bronchiolitis; human bocavirus; respiratory viruses; multiplex PCR; microarray.
Geliş Tarihi (Received): 12.12.2013 • Kabul Ediliş Tarihi (Accepted): 11.04.2014
GİRİŞ
Akut bronşiyolit, daha çok iki yaşından küçük çocuklarda sıklıkla viral etkenlerin neden olduğu özellikle küçük çaplı hava yollarına lokalize bulaşıcı bir alt solunum yolu enfeksiyonudur1,2. Akut bronşiyolitte ortak tanı ve tedavi yaklaşımının eksik olması sık rastlanan bir sorundur. Bu hastaların bir çoğu genelde gereksiz yere antibiyotik, bronkodilatör ve steroid tedavileri kullanmaktadır. Bir yaşın altında hastaneye yatışın en sık nedeni olmasından dolayı akut bronşiyolit için yeni tedavi yöntemlerine ihtiyaç duyulmakta, bunun için de hastalığın etiyopatogenez ve immünolojisinin iyi anlaşılması gerekmektedir1.
Bronşiyolit olgularının çoğundan respiratuar sinsityal virusu (RSV) sorumlu olup, diğer solunum virusları arasında; rhinovirus (RV), adenovirus (AdV), influenza viruslar, parainfluenza viruslar (PIV), koronavirus (CoV), enteroviruslar (EV) ve son zamanlarda tanımlanan insan metapnömovirusu (hMPV) ile insan bokavirusu yer almaktadır3,4,5. Farklı solunum viruslarıyla enfekte hastalar benzer klinik sendromlara sahip olduğundan, etiyolojik etkenin özgül olarak tanımlanması ancak laboratuvar çalışmalarıyla mümkündür. Günümüzde polimeraz zincir reaksiyonu (PCR) temelli testler, solunum yolu viruslarının tanımlanmasında, konvansiyonel yöntemlerden (virus izolasyonu ve antijen testleri) daha hızlı ve duyarlı sonuç vermektedir6,7,8. Özellikle çok sayıdaki solunum virusunu tek bir örnekte aynı anda tespit edebilen multipleks PCR/mikroarray yöntemlerinin kullanıma girmesi, gerek viral koenfeksiyonların prevalansının belirlenmesinde, gerekse doğru ve etkili antiviral tedaviye karar verilmesinde büyük yarar sağlamıştır4,8,9,10.
İnsan bokavirusu (Human Bocavirus; HBoV), ilk kez 2005 yılında solunum yolu örneklerinden moleküler virus tarama yöntemiyle tanımlanmış olup, enfeksiyonun patogenezi, klinik ve radyolojik bulguları henüz tam olarak netlik kazanmamıştır11,12. Bu çalışmada, 0-2 yaş arası akut bronşiyolitli ve sağlıklı çocuklarda, HBoV ile birlikte diğer solunum yolu viruslarının sıklığının belirlenmesi ve bu etkenlerle oluşan enfeksiyonların klinik özelliklerinin değerlendirilmesi amaçlanmıştır.
GEREÇ ve YÖNTEM
Hastalar ve Örnekler
Çalışmaya, Ocak 2010-Haziran 2010 tarihleri arasında Mersin Üniversitesi Tıp Fakültesi Araştırma ve Uygulama Hastanesi, Çocuk Sağlığı ve Hastalıkları polikliniklerine başvuran ve/veya serviste yatırılarak izlenen 0-2 yaş arası akut bronşiyolit tanısı alan 62 çocuk ile kontrol olarak Sağlam Çocuk Polikliniğine başvuran öyküsünde bronşiyolit geçirmemiş 33 çocuk dahil edildi. Çalışma, Mersin Üniversitesi Tıp Fakültesi Etik Kurulu onayı (Karar No. 2010/63, Tarih: 20.10.2010) ile gerçekleştirildi ve tüm çocukların ebeveynleri bilgilendirilerek aydınlatılmış onam alındı. Analitik özelliği olan araştırmada veriler prospektif olarak toplandı.
Akut bronşiyolit tanısı; daha önce sağlıklı olan çocuklarda üst solunum yolu enfeksiyonu varlığında akut olarak başlayan burun akıntısı, öksürük, hafif ateş, huzursuzluk, beslenme güçlüğü, hışıltılı solunum, solunum sayısında artış, göğüste çekilmeler ortaya çıkması, dinlemekle ekspiryum uzunluğu ve hışıltı duyulması kriterlerine göre konuldu. Altta yatan ağır malnütrisyon, kistik fibrozis, kronik akciğer hastalıkları, doğumsal kalp hastalıkları, birden fazla hışıltı atağı, diyabet, kronik böbrek hastalığı, kas ve sinir sistemi hastalıkları, metabolik ve immün süpresif hastalığı olanlar çalışmaya alınmadı. Hastaların yaşı, cinsiyeti, yakınmaları ve süresi, varsa geçmişte yapılmış atopiye yönelik test sonucu, birinci derece akrabalarda atopi varlığı, okula giden kardeş, evde sigara içilip içilmediği ve anne sütü alma süresi sorgulandı.
Başvuru anında hastaların ayrıntılı fizik muayeneleri yapıldı. Vital bulgulardan ateş, kalp hızı ve solunum sayısı kaydedildi. Nabız oksimetre değeri, tam kan sayımı, C-reaktif protein (CRP) ve akciğer grafisi bulguları, uygulanan tedaviler, varsa hastanede yatış süresi ve tedavi başlandıktan sonra yakınmaların devam süresi kaydedildi. Her hastanın bronşiyolit ağırlığının belirlenmesi için skorlama yapıldı. Nabız oksimetre ile ölçülen oksijen satürasyonunun %92'nin altında olması hipoksemi olarak kabul edildi. Mutlak eozinofil sayısı 400/mm3'ün üzeri eozinofili olarak değerlendirildi.
Bütün hastalardan başvuru anında tek kullanımlık kateter yardımıyla 2 ml serum fizyolojik ile nazofarengeal yıkama örneği alındı ve viral taşıma besiyeri konuldu. Nazofarengeal aspirat (NFA) örnekleri hızla Tıbbi Mikrobiyoloji Laboratuvarına ulaştırıldı ve çalışılıncaya kadar -80°C'de saklandı.
Multipleks PCR/DNA Mikroarray Yöntemi
Solunum viruslarının tespiti, CLART®PneumoVir sistemi (Clinical Array Technology, Genomica, İspanya) kullanılarak üretici firmanın önerileri doğrultusunda gerçekleştirildi. Multipleks PCR (M-PCR) ve DNA mikroarray test prensibine dayanan bu sistem, solunum yolu enfeksiyonu etkeni olarak en sık saptanan 17 virusun (influenza virus tip A [H1N1, H3N2, H1N1v], B ve C; PIV 1, 2, 3, 4A, 4B; RSV-A ve RSV-B; RV; hMPV-A ve hMPV-B; EV; AdV; CoV 229E ve HBoV) varlığını aynı anda belirleyebilmektedir (http://www.genomica.es/en/in_vitro_diagnostics_products_clart_pneumovir.cfm).
Öncelikle NFA örneklerinden, ekstraksiyon-saflaştırma kiti (Genomica, İspanya) kullanılarak nükleik asit izolasyonu yapıldı. Klinik örneklerden 200 µL alınarak 600 µL SEML (liquid sample extraction solution) solüsyonu ile karıştırıldı ve karışım oda ısısında 15 dakika bekletildi. İnkübasyonun sonunda, nükleik asitler 600 µL isoproponal ile presipite edildi ve sonrasında 1000 µL soğuk %70'lik etanol ile yıkandı. Ekstrakte edilen nükleik asitler havada kurutuldu, 20 µL dilüsyon sıvısı ile resüspanse edildi ve ters transkriptaz (RT)-PCR amplifikasyonunda kalıp olarak kullanılmak üzere -80°C'de saklandı.
Viruslara özgül gen fragmentlerinin amplifikasyonu iki ayrı M-PCR tüpünde gerçekleştirildi. Birinci M-PCR tüpü CoV; hMPV-A/B; PIV-1, 2, 3, 4 A/B ve RSV-A amplifikasyonu için, ikinci tüp ise AdV; HBoV; EV; influenza A, B, C; RV ve RSV-B amplifikasyonu için kullanıldı. Isı döngü cihazında (Eppendorf Mastercycler, Almanya) amplifikasyon protokolü; 45°C'de 45 dk ve 95°C'de 15 dk bir döngü, arkasından 95°C'de 30 sn, 50°C'de 1.5 dk ve 68°C'de 1 dk olacak şekilde 45 döngü ve son olarak 68°C'de 10 dk şeklinde uygulandı. Amplifikasyon sırasında biyotinle işaretlenen PCR ürünlerinin tespiti, mikroarray striplerine sabitlenmiş özgül problarla hibridizasyon sonucu gerçekleştirildi. Arkasından streptavidin-peroksidaz konjugat ile inkübasyon ve sonrasında tetrametilbenzidin (TMB) substratının eklenmesiyle, mikroarray strip gözlerindeki hibridizasyon alanlarında çözünmeyen presipitatların ortaya çıkışı, mikroarray görüntüsünü otomatik olarak analiz eden bir cihaz ile değerlendirildi.
HBoV PCR ve Dizi Analizi
HBoV saptanan örneklerde HBoV DNA'sının gösterilmesi için, prototip HBoV st1 suşunun NS1 geninin (1545-1835 nt) 290 baz çift (bç)'lik kısmını hedefleyen NS1F (5'- TAT GGC CAA GGC AAT CGT CCA AG-3') ve NS1R (GCC GCG TGA ACA TGA GAA ACA GA-3') primerleri ile PCR amplifikasyonu gerçekleştirildi13. Her bir örneğin PCR amplifikasyonu 50 μl'lik reaksiyon hacimlerinde uygulandı. Reaksiyon karışımı, 5 μl 10 x PCR tampon, 5 μmol/μl MgCl2, 0.2 μmol/μl dNTP karışımı, 0.4 pmol/μl her bir primer, 25 U Taq DNA polimeraz ve 5 μl DNA içermekteydi. Örneklerin amplifikasyon koşulları ise, 94°C'de 10 dk başlangıç denatürasyonunu takiben, 45 döngü olacak şekilde 94°C'de 45 sn denatürasyon, 60°C'de 45 sn bağlanma ve 72°C'de 1 dk uzama basamakları ve arkasından 70°C'de 5 dk son uzama basamağı şeklinde idi. PCR ürünleri, %1'lik agaroz jel elektroforezinden sonra 0.5 μg/ml etidyum bromür ile boyandıktan sonra UV transilüminatörde görüntülendi.
Elde edilen HBoV PCR ürünlerinin doğrulanması için amplifiye ürünlerden birine "Bigdye Terminator v3.1Cycle Sequencing kit" (Applied Biosystems, ABD) kullanılarak dizi analizi yapıldı. Dizi analizi verileri ABI PRISM 3130XL Genetic Analyzer (Applied Biosystems, ABD) kromatogram şeklinde toplandı.
Filogenetik Analiz
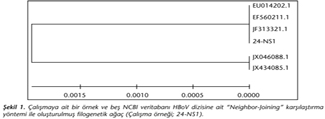
Hasta örneklerinden birine ait dizi analizi verisi ve beş adet referans NCBI (National Center for Biotechnology Information) HBoV genom dizisi CLUSTAL X versiyon 1.83 yazılım programı ile hizalandıktan sonra ve GENDOC versiyon 2.6.002 (Multiple Sequence Alignment Editor & Shading Utility) yazılım programı ile konsensus dizi olarak kaydedildi. Bu dizilerin filogenetik karşılaştırması MEGA versiyon 3.1 paket programı kullanılarak gerçekleştirildi. Filogenetik ağaç "Neighbor-Joining" metodu ile oluşturuldu (HBoV NCBI dizilerinin GenBank erişim numaraları: EU014202.1, EF560211.1, JF313321.1, JX046088.1, JX434085.1.).
İstatistiksel Analiz
Tüm veriler için frekans dağılım tabloları ve değişim ölçüleri içeren özet istatistik tabloları hazırlandı. Yapılan çalışmada, öncelikle sürekli verilerin normal dağılıma uygunluğu Shapiro-Wilk testi kullanılarak kontrol edildi ve sonraki analizlerde bu verilerin dağılımlarının şekline göre parametrik veya non-parametrik testler kullanıldı. İki kategorik grubun sürekli veriler açısından karşılaştırılmasında dağılım şekline göre, Student's t veya Mann-Whitney U testleri kullanıldı. Grup sayısının ikiden fazla olduğu ve sürekli verilerin karşılaştırıldığı analizlerde tek yönlü ANOVA testi ve post-hoc testlerinden de Tukey HSD yöntemi kullanıldı. İki kategorik değişken arasındaki bağımsızlık kontrolü için Pearson ki-kare testi ve Likelihood Ratio testi kullanıldı. Yapılan karşılaştırmalarda MedCalc 11.5 ve SPSS for Windows 11.5.1 programları kullanıldı ve p< 0.05 değeri istatistiksel olarak anlamlı kabul edildi.
BULGULAR
Çalışmaya alınan akut bronşiyolitli 62 hastanın 17'si kız, 45'i erkek olup, yaş ortalamaları 7.18 ± 5.75 ay olarak belirlenmiştir. Hasta ve kontrol gruplarının demografik özellikleri Tablo I'de, hastaların başvuru anındaki yakınmaları ve fizik muayene bulguları Tablo II'de görülmektedir. Hastaların ortalama bronşiyolit skoru 5.8 olarak bulunmuş; 34 (%54.8) olgu hastaneye yatırılarak izlenmiş; hastanede kalış süresinin 1-20 gün arasında değiştiği (ortalama 6.6 ± 3.81 gün) belirlenmiştir.
Bronşiyolitli 62 olgunun 52 (%83.9)'sinin en az bir virus ile enfekte olduğu tespit edilmiş; 21 (%33.8) hasta örneğinde tek, 31 (%50) örnekte ise en az iki virus pozitifliği (koenfeksiyon) belirlenmiştir (Tablo III). Sağlıklı 33 çocuktan ise 21 (%63.6)'inin en az bir virus yönünden pozitif olduğu belirlenmiş; 14 (%42.4) örnekte tek, 7 (%21.2) örnekte ise koenfeksiyon varlığı tespit edilmiştir. Kontrol grubunda HBoV, hMPV ve EV'e rastlanmamıştır (Tablo III).
Çalışmamızda, HBoV saptanan 3 örnek PCR-dizi analizi ile doğrulanmış ve tümünde 290 bç büyüklüğünde PCR bandı görülmüştür. Ancak 2 örnekte özgül olmayan bant paternleri olduğu için kalan bir örneğin dizi analizi yapılabilmiştir. PCR ile HBoV pozitif olarak belirlenen bu hasta örneği ve beş referans NCBI HBoV dizisinin filogenetik karşılaştırması, hasta örneğine ait dizinin, NCBI referans dizileri içinde gruplandığını göstermiştir (Şekil 1).
RSV, influenza virus, RV, PIV, hMPV ve HBoV ile enfeksiyon oranları erkek çocuklarda daha yüksek olmakla birlikte (sırasıyla; 13/21, 15/18, 13/18, 7/10, 9/13 ve 2/3), cinsiyetler arasındaki fark istatistiksel olarak anlamlı bulunmamıştır (p> 0.05). Benzer olarak hasta ve kontrol gruplar arasında virus saptanma sıklığı açısından (sırasıyla; %83.9 ve %63.6) da istatistiksel olarak anlamlı bir fark saptanmamıştır (p> 0.05).
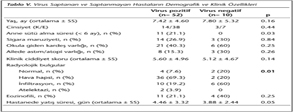
RSV saptanan olgularda yaş ortalamasının en düşük (5.65 ± 5.1 ay), HBoV saptanan olgularda ise en yüksek (11 ± 8.5 ay) olduğu izlenmiş; ancak hastaların yaşları ile viral etkenler arasında anlamlı bir ilişki bulunmamıştır (p> 0.05). Benzer olarak, olguların diğer demografik özellikleri ile viral etkenler arasında da istatistiksel olarak anlamlı bir farklılık saptanmamıştır (p> 0.05) (Tablo IV).
Hastaların klinik özellikleri değerlendirildiğinde; başvuru anındaki yakınmaların sıklığı, fizik muayene bulguları, akciğer grafisi bulguları ve laboratuvar bulguları ile viral etkenler arasında anlamlı bir fark bulunmamıştır (p> 0.05) (Tablo IV). HBoV saptanan 3 hastanın 2'sinde ateş, 2'sinde hipoksemi mevcut olup, tümünde yaygın hava tutulumu izlenmiştir. Koenfeksiyonu olan 31 hastanın 23 (%74.2)'ünde difüz hava hapsi tespit edilmiş; sadece RSV saptanan bir hastada ve RV + hMPV koenfeksiyonu olan bir hastada ise atelektazi saptanmıştır (Tablo IV). RSV, PIV, RV, hMPV ve HBoV bronşiyoliti olan çocuklarda eozinofil sayısı daha yüksek olmakla birlikte, etkenler arasındaki fark anlamlı bulunmamıştır (p> 0.05).
Virus saptanan hastaların hepsine (%100) bronkodilatör tedavi, 27 (%52)'sine antibiyotik tedavisi (ampisilin/sulbaktam, sefotaksim, klaritromisin), 5 (%9.6)'ine sistemik steroid, 18 (%34.6)'ine oksijen desteği uygulanmıştır (Tablo IV). Bronkodilatör ve steroid uygulama oranı ile etkenler arasında anlamlı bir ilişki saptanmamıştır (p> 0.05). HBoV ile enfekte 3 hastada antibiyotik kullanıldığı belirlenmiş; bu hastaların hiçbirine steroid tedavisi uygulanmamıştır (Tablo IV).
Virus pozitif olgulardan hastaneye yatırılanların sayısı ve ortalama yatış süreleri Tablo IV'te görülmektedir. Ayaktan izlenen olguların sadece influenza virusu saptanan olgular olduğu görülmüş ve özellikle RSV bronşiyoliti olanların daha uzun süre hastanede yattığı ve daha yüksek klinik ciddiyet skoruna sahip olduğu dikkati çekmiştir. İzole edilen etkenlerle yatış süreleri arasında istatistiksel olarak anlamlı fark bulunmamıştır (p> 0.05) (Tablo IV).
Bronşiyolitli hastalardan virus saptanan ve saptanmayanlar karşılaştırıldığında; demografik özellikler, kan eozinofil sayısı, klinik ciddiyet skoru ve hastanede yatış süresi açısından gruplar arasındaki fark istatistiksel olarak anlamlı bulunmamıştır (Tablo V). Akciğer grafisi bulguları değerlendirildiğinde ise, virusla ilişkili bronşiyolitlerde yaygın hava tutulumu daha sık (%69.2) görülürken, virus tespit edilemeyen hastalarda infiltrasyon (%60) daha yaygındır (p< 0.05) (Tablo V).
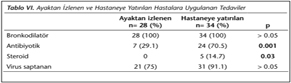
Bronşiyolitli hastalar ayaktan izlenen ve hastaneye yatırılan olarak iki gruba ayrıldığında, hastaneye yatırılanlarda antibiyotik ve steroid kullanma oranının daha yüksek olduğu görülmüş ve bu fark anlamlı bulunmuştur (sırasıyla; p= 0.001 ve p= 0.03) (Tablo VI). Ayaktan izlenen hastaların hiçbirine sistemik steroid uygulanmamıştır. Virus saptama oranları yatanlarda daha yüksek olmakla birlikte bu farkın istatistiksel olarak anlamlı olmadığı belirlenmiştir (Tablo VI).
Olguların ateş varlığına göre antibiyotik kullanım oranları incelendiğinde; ateşi olan olguların (13/21; %62) olmayanlara (18/41; %44) göre daha fazla antibiyotik kullandığı görülmüş; ancak bu fark istatistiksel olarak anlamlı bulunmamıştır (p> 0.05).
Örneklerin toplandığı süreçte (Ocak-Haziran), virus pozitifliği en sık şubat ayında alınan örneklerde saptanmış; HBoV pozitif hastaların ise ikisinin şubat, birinin mart ayında başvurduğu görülmüştür.
TARTIŞMA
Solunum yolu enfeksiyonlarında viral patojenlerin hızlı tespiti ve tanımlanması, antiviral tedaviye başlanması ve gereksiz antibiyotik kullanımının önlemesinin yanı sıra nozokomiyal bulaş, hospitalizasyon süresi ve tedavi masraflarının azaltılmasında da büyük öneme sahiptir14,15. Yüksek duyarlılık ve özgüllük, kısa test süresi ve otomatize platformlara sahip moleküler teknikler, solunum yolu patojenlerinin hızlı tespiti ve tanımlanmasında kritik rol oynamaktadır14. Mevsimsel kış epidemileri sırasında hospitalize edilen akut bronşiyolitli çocuklarda en sık belirlenen viral etken yaklaşık %70 oranında RSV olarak bildirilmekte; bunu yaklaşık %3-25'lik oran ile RV veya PIV ve %3-19 oranı ile hMPV izlemektedir. İnfluenza ve AdV gibi diğer solunum virusları da mevsimsel epidemiler sırasında nadiren akut bronşiyolit ve hospitalizasyonun önemli sebebi olarak rapor edilmektedir16.
Mersin ilinde yaptığımız bu çalışmada, M-PCR/mikroarray tabanlı bir test ile 0-2 yaş arası bronşiyolitli çocukların %83.9'unun ve sağlıklı çocukların %63.6'sının en az bir virus ile enfekte olduğu bulunmuştur (Tablo III). Bu bulgu, bu yaş grubunda akut bronşiyolitin en önemli nedeninin solunum yolu virusları olduğunu vurgulamaktadır. Çalışmamızda, akut bronşiyolitli çocuklarda en yaygın etiyolojik ajan %33.9 oranı ile RSV olmuş, bunu sırasıyla influenza A H1N1 (%29), RV (%29), hMPV (%21) ve PIV (%16.1) izlemiştir. Ayrıca, düşük oranlarda da olsa AdV (%8), HBoV (%4.8) ve EV (%1.6) varlığı gösterilmiştir. Çalışmamızda, farklı viruslar tarafından oluşturulan bronşiyolitlerin klinik özelliklerinin, istatistiksel olarak farklılık göstermediği de saptanmıştır. Sağlıklı çocuklarda ise en fazla tespit edilen virus %30.3 oranı ile RV olmuş; RSV %18.2 oranında saptanmıştır. Rhinovirusların bronşiyolitli (%29) ve sağlıklı (%30.3) çocuklar arasında hemen hemen eşit sıklıkta görüldüğü dikkati çekmiştir. Ayrıca, hMPV ve HBoV gibi son zamanlarda önemi vurgulanan viruslar sağlıklı grupta tespit edilmemiştir (Tablo III). Bu bulgular, Mersin bölgesinde bronşiyolitli çocuklarda RSV, hMPV, PIV ve HBoV'nin önemli orandaki yükünü yansıtmaktadır. Sağlıklı grupta tespit edilen virus pozitifliği, okula giden kardeş varlığına ya da enfeksiyonların asemptomatik geçirilmesine bağlı olabilir. Venter ve arkadaşlarının17 yaptıkları çalışmada da, sağlıklı kontrol grubunda %33 RV, %30.1 RSV, %7.8 PIV-3, %6.1 HBoV, %5.7 AdV, %4.8 hMPV, %3.4 influenza A ve %3.9 koronavirusların saptandığı belirtilmiş; bu durum viral enfeksiyonların asemptomatik olarak geçirilmesine bağlanmıştır.
Hücre kültürü ve direkt immünofloresans yöntemleri, solunum yolu viral enfeksiyonlarının tanısında yaygınlıkla kullanılan geleneksel yöntemler olmakla birlikte, bu metotların duyarlılık ve özgüllüklerinde önemli kısıtlamalar bulunmaktadır9. Buna karşın, tek bir örnekten DNA ve RNA viruslarının tespitinde multipleks RT-PCR yöntemi duyarlı, özgül ve hızlı bir metottur8. Diğer yandan, bu çalışmada kullandığımız mikroarray teknolojisi ile birleştirilmiş multipleks PCR (M-PCR) tekniğinin performans özellikleri ile ilgili sınırlı çalışma olsa da, bu testin kültür ve RT-PCR ile karşılaştırıldığında oldukça duyarlı bulunduğu ve çok sayıda virusun tespitine olanak sağladığı belirtilmektedir18,19. Bu sebeple akut bronşiyolitli hastalarda virus saptama oranı, kullanılan yöntem ve çalışma grubuna göre değişmektedir. Stempel ve arkadaşlarının20 yaptığı çalışmada, hastaların %93'ünde, Midulla ve arkadaşlarının21 yaptığı çalışmada ise hastaların %57.2'sinde M-PCR tekniği ile viral bir etken saptandığı bildirilmiştir. Bizim çalışmamızda da, akut bronşiyolitli 62 hastanın 52 (%83.9)'sinde viral etken tespit edilirken, 10 (%16.1) hastada virus varlığı saptanmamıştır. Bu iki grup arasında klinik ciddiyet skoru, demografik özellikler ve hastanede kalış süresi yönünden önemli farklılık bulunmamış; en belirgin fark, radyolojik olarak virus saptanan hastalarda difüz hava hapsi daha yaygın iken, virus saptanmayanlarda infiltrasyonun yaygınlığı olmuştur (p< 0.05).
RSV, tüm dünyada olduğu gibi Türkiye'de de küçük çocuklarda görülen akut bronşiyolitin en sık saptanan etkenidir4,22,23,24. Hatipoğlu ve arkadaşlarının23 çalışmasında, alt solunum yolu enfeksiyonu (ASYE) olan 1 ay-5 yaş arasındaki 147 hospitalize çocuğun %55.6'sında etkenin RSV olduğu bildirilmiştir. Bizim çalışmamızda da RSV %33.9'luk oran ile en sık saptanan virus olmuştur. İnfluenza A H1N1, Türkiye'de 2009-2010 kışı sırasında ciddi sağlık problemlerine neden olmuş ve Ekim-Aralık 2009 döneminde ciddi ateş ve solunum yolu problemleri olan hastaların %22 (10/46)'sinde tespit edilmiştir25,26. Çalışmadaki örneklerin toplanma periyodu, influenza A H1N1 pandemisine denk gelmiş olup, bu virus RV ile aynı oranda (%29), RSV'den sonra en sık saptanan ikinci virus olmuştur.
Hastaneye yatırılan 2 yaş altında akut bronşiyolitli çocuklarda koenfeksiyon oranı %25-62 arasında değişmektedir18,19,24. Ülkemizde Topçuoğlu ve arkadaşlarının27 yaptığı çalışmada, multipleks PCR tekniği ile 0-5 yaş arası hışıltılı hastaların %73'ünde en az bir viral etken saptanmış ve olguların %53'ünde koenfeksiyon varlığı bildirilmiştir. Bizim çalışmamızda da, bronşiyolitli olguların %83.9'unda viral etken tespit edilmiş; koenfeksiyon oranı %50 (31/62) olarak belirlenmiş ve bu durum solunum yolu viruslarının benzer dönemlerde epidemilere yol açmasına bağlanmıştır. Koenfeksiyon oranı günümüz literatürleri28 ile uyumlu olup, influenza A H1N1 dışında, daha önceden tanımlandığı gibi en sık rastlanan ko-patojenler RSV ve RV'dir. Ancak klinik özellikler yönünden, tek viral enfeksiyon ile koenfeksiyonu olan bronşiyolitli çocuklar arasında anlamlı bir fark bulunmamıştır.
Son yıllarda tanımlanan solunum yolu viruslarından olan hMPV ve HBoV prevalansı, akut ASYE olan çocuklarda, bölgelere göre değişmek üzere, sırasıyla %8-27.1 ve %3-21.5 arasında verilmektedir17,18,21,23,24,29,30. Ülkemizde yapılan çalışmalarda, Topçuoğlu ve arkadaşları27 hMPV'yi %59.7'lik oran ile en sık etken olarak saptamışlar; Midilli ve arkadaşları31 ise HBoV oranını çocuklarda %6.5 (5/76) ve erişkinlerde %2.5 (2/79) olarak tespit etmişlerdir. Bizim çalışmamızda, < 2 yaş bronşiyolitli olgularda hMPV ve HBoV sıklığının sırasıyla %21 ve %4.8 oranında saptanması, buna karşın sağlıklı kontrol grubunda tespit edilmemiş olması, bu virusların potansiyel klinik önemini vurgulamaktadır. Benzer şekilde Brieu ve arkadaşları32 HBoV insidansını %10.8 olarak bulmuş; asemptomatik çocuklarda ise HBoV tespit etmediklerini bildirmişlerdir. Buna karşın Garcia ve arkadaşlarının33 çalışmasında, asemptomatik çocukların solunum yolu örneklerinde %5 oranında HBoV saptandığı rapor edilmiştir.
HBoV ile ilişkili olan klinik semptomlar; en sık olarak öksürük, burun akıntısı, ateş, krup ve daha nadir olmak üzere konjunktivit, gastrointestinal semptomlar ve döküntüdür34,35,36. HBoV pozitif hastaların en sık klinik tanıları ise, üst solunum yolu enfeksiyonu, bronşit, bronşiyolit, pnömoni ve bronşiyal astım alevlenmeleridir. Tanıların bu yelpazede olması, RSV, hMPV ve diğer viral solunum yolu enfeksiyonları ile de uyumlu olup, bahsedilen tanılar arasında bronşiyolit tanısının oranı %3.2 ile %46 arasında değişiklik göstermektedir36,37,38,39. Bizim çalışmamızda, HBoV pozitif üç olgunun hepsinde öksürük ve burun akıntısı, iki olguda ise ateş saptanmış, gastrointestinal semptomlara rastlanmamıştır. HBoV ile enfekte olgularımızın laboratuvar bulguları değerlendirildiğinde, lökosit sayısı ve CRP değerlerinde artış olduğu izlenmiş, ancak bu fark istatistiksel olarak anlamlı bulunmamıştır (Tablo IV). Bu bulgu, diğer araştırmacıların verileri ile uyumludur34,36,40. Yapılan çalışmalarda HBoV enfeksiyonlarında patolojik akciğer grafisi bulgusu oranları %43-83 arasında değişmektedir36,41. Allander ve arkadaşları12 yedi hastanın altısında bilateral interstisyel infiltratlar olduğunu bildirmişler; Schenk ve arkadaşları42 ise HBoV'nin sadece santral pnömoniye değil, plevral efüzyon olsun ya da olmasın, interstisyel ve lobar pnömoniye de neden olduğunu göstermişlerdir. Bizim çalışmamızda HBoV saptanan hastaların hepsinde difüz hava hapsi görülmüştür.
HBoV enfeksiyonlarının mevsimsel özellikleri incelendiğinde farklı sonuçlara ulaşılmaktadır. Örneğin Choi ve arkadaşları43 Kore'de HBoV enfeksiyonu oranının bahar ayının sonları-yaz aylarının başında, Brieu ve arkadaşları32 da Fransa'da kasım-mart ayları arasında yüksek olduğunu bildirirken, Bastien ve arkadaşları35 Kanada'da yaptıkları çalışmada HBoV enfeksiyonlarının mevsimsel özellik göstermediğini ve virus aktivitesinin tüm yıl boyunca sürdüğünü belirtilmektedirler. Bizim çalışmamızda, HBoV pozitif olgulardan ikisi şubat, biri mart ayında başvurmuştur; ancak örnek toplama süresinin dar (Ocak-Haziran 2010) ve olgu sayısının az olması nedeniyle, herhangi bir yorum yapılmasının doğru olmadığı düşünülmüştür.
Midulla ve arkadaşları21, akut bronşiyolitli olgulardan RSV pozitif olanların en küçük yaşa sahip olduğunu ve en kısa süre anne sütü aldığını vurgularken, HBoV pozitif olanların en büyük yaşa sahip olduğunu ve en uzun süre anne sütü aldığını ifade etmişlerdir. Bizim çalışmamızda da RSV saptanan hastaların yaş ortalaması diğerlerine göre daha küçük, buna karşın HBoV saptanan hastaların yaş ortalaması en büyük olarak saptanmış, ancak aradaki fark istatistiksel olarak anlamlı bulunmamıştır (Tablo IV). Ayrıca anne sütü alma oranları arasında da belirgin farklılık tespit edilmemiştir. RSV enfeksiyonu olan olgularımızın daha yüksek klinik ciddiyet skoruna sahip olduğu ve hastanede daha uzun süre yattıkları izlenmekle birlikte, yine istatistiksel olarak anlamlı bir fark belirlenmemiştir. HBoV ve hMPV'nin tanımlanmasından önce, ASYE olan çocuklar RSV negatif pnömoni hastaları olarak kabul edilmiş ve etiyolojinin bilinmemesi nedeniyle fazla miktarda antibiyotik tedavisi almışlardır1,3,5. Völz ve arkadaşları44 çalışmalarında, HBoV pozitif hastaların %82'sine antibiyotik tedavisi verildiğini rapor etmiştir. Bizim çalışmamızda, HBoV saptanan üç hasta dahil olmak üzere olguların yarısı (31/62) antibiyotik tedavisi almış ve HBoV pozitif olgular dahil 34 olgu yatarak tedavi görmüştür.
Çalışmada kullandığımız multipleks PCR/DNA mikroarray sistemi, akut solunum yolu enfeksiyonu olan çocuklarda, hMPV ve HBoV gibi yeni belirlenen viruslar dahil geniş spektrumlu viral etiyolojinin değerlendirmesine olanak tanımıştır. Ülkemizde viral solunum yolu enfeksiyonları ile ilgili PCR tabanlı çalışmalar oldukça azdır ve bu çalışma Mersin ilindeki bronşiyolitli çocuklarda solunum yolu viruslarının %83.9'luk oldukça yüksek oranını göstermektedir. Bronşiyolitli çocuklarda en sık saptanan viruslar RSV (%33.9), influenza A [H1N1] (%29), RV (%29) ve hMPV (%21) olmuş; tanımlanabilen viruslar ile koenfeksiyon oranının oldukça yüksek (31/52; %59.6) olduğu izlenmiştir. Sonuç olarak, akut bronşiyolitli hastalarda gereksiz antibiyotik tedavisinin önlenmesi ve seçilmiş olgularda uygun antiviral tedaviye başlanması için virolojik tanının gerekli olduğu, bu amaçla da tek bir solunum yolu örneğinde etken olabilecek birçok viral patojenin aynı anda saptanmasına olanak veren multipleks PCR temelli yöntemlerin uygun olduğu kanısına varılmıştır.
KAYNAKLAR
- Fitzgerald DA. Viral bronchiolitis for the clinician. J Paediatr Child Health 2011; 47(4): 160-6.
- Marguet C, Lubrano M, Gueudin M, et al. In very young infants severity of acute bronchiolitis depends on carried viruses. PLoS One 2009; 4(2): e4596.
- Hustedt JW, Vazquez M. The changing face of pediatric respiratory tract infections: how human metapneumovirus and human bocavirus fit into the overall etiology of respiratory tract infections in young children. Yale J Biol Med 2010; 83(4):193-200.
- De Paulis M, Gilio AE, Ferraro AA, et al. Severity of viral coinfection in hospitalized infants with respiratory syncytial virus infection. J Pediatr (Rio J) 2011; 87(4): 307-13.
- Debiaggi M, Canducci F, Ceresola ER, Clementi M. The role of infections and coinfections with newly identified and emerging respiratory viruses in children. Virol J 2012; 9:247.
- Coyle PV, Ong GM, O'Neill HJ, et al. A touchdown nucleic acid amplification protocol as an alternative to culture backup for immunofluorescence in the routine diagnosis of acute viral respiratory tract infections. BMC Microbiol 2004; 4:41.
- Renois F, Talmud D, Huguenin A, et al. Rapid detection of respiratory tract viral infections and coinfections in patients with influenza-like illnesses by use of reverse transcription-PCR DNA microarray systems. J Clin Microbiol 2010; 48(11): 3836-42.
- Mahony JB, Petrich A, Smieja M. Molecular diagnosis of respiratory virus infections. Crit Rev Clin Lab Sci 2011; 48(5-6): 217-49.
- Syrmis MW, Whiley DM, Thomas M, et al. A sensitive, specific, and cost-effective multiplex reverse transcriptase-PCR assay for the detection of seven common respiratory viruses in respiratory samples. J Mol Diagn 2004; 6(2): 125-31.
- Meqdam MM, Subaih SH. Rapid detection and clinical features of infants and young children with acute lower respiratory tract infection due to respiratory syncytial virus. FEMS Immunol Med Microbiol 2006;47(1): 129-33.
- Schildgen O, Müller A, Allander T, et al. Human bocavirus: passenger or pathogen in acute respiratory tract infections? Clin Microbiol Rev 2008; 21(2): 291-304.
- Allander T, Jartti T, Gupta S, et al. Human bocavirus and acute wheezing in children. Clin Infect Dis 2007; 44(7): 904-10.
- Sloots TP, McErlean P, Speicher DJ, Arden KE, Nissen MD, Mackay IM. Evidence of human coronavirus HKU1 and human bocavirus in Australian children. J Clin Virol 2006; 35(1):99-102.
- Wu W, Tang YW. Emerging molecular assays for detection and characterization of respiratory viruses. Clin Lab Med 2009; 29(4): 673-93.
- Advani S, Sengupta A, Forman M, Valsamakis A, Milstone A. Detecting respiratory viruses in asymptomatic children. Pediatr Infect Dis J 2012; 31(12): 1221-6.
- Paranhos-Baccalà G, Komurian-Pradel F, Richard N, Vernet G, Lina B, Floret D. Mixed respiratory virus infections. J Clin Virol 2008; 43(4): 407-10.
- Venter M, Lassaunière R, Kresfelder TL, Westerberg Y, Visser A. Contribution of common and recently described respiratory viruses to annual hospitalizations in children in South Africa. J Med Virol 2011; 83(8): 1458-68.
- Frobert E, Escuret V, Javouhey E, et al. Respiratory viruses in children admitted to hospital intensive care units: evaluating the CLART®Pneumovir DNA array. J Med Virol 2011; 83(1): 150-5.
- Huguenin A, Moutte L, Renois F, et al. Broad respiratory virus detection in infants hospitalized for bronchiolitis by use of a multiplex RT-PCR DNA microarray system. J Med Virol 2012; 84(6): 979-85.
- Stempel HE, Martin ET, Kuypers J, Englund JA, Zerr DM. Multiple viral respiratory pathogens in children with bronchiolitis. Acta Paediatr 2009; 98(1): 123-6.
- Midulla F, Scagnolari C, Bonci E, et al. Respiratory syncytial virus, human bocavirus and rhinovirus bronchiolitis in infants. Arch Dis Child 2010; 95(1): 35-41.
- Kanra G, Tezcan S, Yilmaz G; Turkish National Respiratory Syncytial Virus (RSV) Team. Respiratory syncytial virus epidemiology in Turkey. Turk J Pediatr 2005; 47(4): 303-8.
- Hatipoğlu N, Somer A, Badur S, et al. Viral etiology in hospitalized children with acute lower respiratory tract infection. Turk J Pediatr 2011; 53(5): 508-16.
- Chen YW, Huang YC, Ho TH, Huang CG, Tsao KC, Lin TY. Viral etiology of bronchiolitis among pediatric inpatients in northern Taiwan with emphasis on newly identified respiratory viruses. J Microbiol Immunol Infect 2014; 47(2):116-21.
- Kirakli C, Tatar D, Cimen P, et al. Survival from severe pandemic H1N1 in urban and rural Turkey: a case series. Respir Care 2011; 56(6): 790-5.
- Zenciroglu A, Kundak AA, Aydin M, et al. Swine influenza A (H1N1) virus infection in infants. Eur J Pediatr 2011; 170(3): 333-8.
- Topçuoğlu S, Arslanköylü AE, Kuyucu S, Kuyucu N. Hışıltılı çocuklarda respiratuar sinsisyal virüs, parainfluenza virüs, influenza virüs ve insan metapnömovirüs sıklığının araştırılması. Çocuk Enf Derg 2009; 3(4): 153-60.
- Brand HK, de Groot R, Galama JM, et al. Infection with multiple viruses is not associated with increased disease severity in children with bronchiolitis. Pediatr Pulmonol 2012; 47(4): 393-400.
- Sung CC, Chi H, Chiu NC, et al. Viral etiology of acute lower respiratory tract infections in hospitalized young children in Northern Taiwan. J Microbiol Immunol Infect 2011; 44(3): 184-90.
- Ghietto LM, Cámara A, Zhou Y, et al. High prevalence of human bocavirus 1 in infants with lower acute respiratory tract disease in Argentina, 2007-2009. Braz J Infect Dis 2012; 16(1): 38-44.
- Midilli K, Yılmaz G, Türkoğlu S, et al. Detection of human bocavirus DNA by polymerase chain reaction in children and adults with acute respiratory tract infections. Mikrobiyol Bul 2010; 44(3): 405-13.
- Brieu N, Guyon G, Rodiere M, Segondy M, Foulongne V. Human bocavirus infection in children with respiratory tract disease. Pediatr Infect Dis J 2008; 27(11): 969-73.
- Garcia-Garcia ML, Calvo C, Pozo F, et al. Human bocavirus detection in nasopharyngeal aspirates of children without clinical symptoms of respiratory infection. Pediatr Infect Dis J 2008; 27(4): 358-60.
- Arnold JC, Singh KK, Spector SA, Sawyer MH. Human bocavirus: prevalence and clinical spectrum at a children's hospital. Clin Infect Dis 2006; 43(3): 283-8.
- Bastien N, Chui N, Robinson JL, et al. Detection of human bocavirus in Canadian children in a 1-year study. J Clin Microbiol 2007; 45(2): 610-3.
- Foulongne V, Olejnik Y, Perez V, Elaerts S, Rodiere M, Segondy M. Human bocavirus in French children. Emerg Infect Dis 2006; 12(8): 1251-3.
- Williams JV, Harris PA, Tollefson SJ, et al. Human metapneumovirus and lower respiratory tract disease in otherwise healthy infants and children. N Engl J Med 2004; 350(5): 443-50.
- Weissbrich B, Neske F, Schubert J, et al. Frequent detection of bocavirus DNA in German children with respiratory tract infections. BMC Infect Dis 2006; 6:109.
- Wilkesmann A, Schildgen O, Eis-Hübinger AM, et al. Human metapneumovirus infections cause similar symptoms and clinical severity as respiratory syncytial virus infections. Eur J Pediatr 2006; 165(7): 467-75.
- Ma X, Endo R, Ishiguro N, et al. Detection of human bocavirus in Japanese children with lower respiratory tract infections. J Clin Microbiol 2006; 44(3):1132-4.
- Kleines M, Scheithauer S, Rackowitz A, Ritter K, Hausler M. High prevalence of human bocavirus detected in young children with severe acute lower respiratory tract disease using a standard PCR protocol and a novel real-time PCR protocol. J Clin Microbiol 2007; 45(3):1032-4.
- Schenk T, Huck B, Forster J, Berner R, Neumann-Haefelin D, Falcone V. Human bocavirus DNA detected by quantitative real-time PCR in two children hospitalized for lower respiratory tract infection. Eur J Clin Microbiol Infect Dis 2007; 26(2): 147-9.
- Choi EH, Lee HJ, Kim SJ, et al. The association of newly identified respiratory viruses with lower respiratory tract infections in Korean children, 2000-2005. Clin Infect Dis 2006; 43(5): 585-92.
- Völz S, Schildgen O, Klinkenberg D, et al. Prospective study of Human Bocavirus (HBoV) infection in a pediatric university hospital in Germany 2005/2006. J Clin Virol 2007; 40(3): 229-35.
İletişim (Correspondence):
Prof. Dr. Necdet Kuyucu,
Mersin Üniversitesi Tıp Fakültesi,
Çocuk Sağlığı ve Hastalıkları Anabilim Dalı,
İhsaniye Mahallesi Zeytinlibahçe Caddesi
4935 Sokak No: 3, 33079 Mersin, Türkiye.
Tel (Phone): +90 324 337 4300,
E-posta (E-mail): nkuyucu@yahoo.com