Jinekoloji Polikliniğine Başvuran Hastalarda
İnsan Papillomavir�s Prevalansı ve Genotip Dağılımı
Prevalence and Genotype Distribution of Human Papillomavirus in
Patients Attending to Gynecology Polyclinics
İlknur KALELİ1, Levent AKSOY1, Melek DEMİR1, Ergun METE1, Sedef Zeliha �NER1, Ferda BİR2, Bab�r KALELİ3
1 Pamukkale �niversitesi Tıp Fak�ltesi, Tıbbi Mikrobiyoloji Anabilim Dalı, Denizli.
1 Pamukkale University Faculty of Medicine, Department of Medical Microbiology, Denizli, Turkey.
2 Pamukkale �niversitesi Tıp Fak�ltesi, Tıbbi Patoloji Anabilim Dalı, Denizli.
2 Pamukkale University Faculty of Medicine, Department of Medical Pathology, Denizli, Turkey.
3 Pamukkale �niversitesi Tıp Fak�ltesi, Kadın Hastalıkları ve Doğum Anabilim Dalı, Denizli.
3 Pamukkale University Faculty of Medicine, Department of Obstetrics and Gynecology, Denizli, Turkey.
�Z
İnsan papillomavir�s (HPV) enfeksiyonu servikal kanser gelişmesinde en �nemli risk fakt�r�d�r. Yapılan �alışmalar HPV prevalansı ve genotip dağılımının b�lgeler arası b�y�k farklılık g�sterdiğini ortaya koymuştur. Bu �alışmada HPV prevalansı ve genotip dağılımının retrospektif olarak araştırılması ama�lanmıştır. �alışmaya Kadın Hastalıkları ve Doğum Anabilim Dalına başvuran 1170 hasta dahil edilmiştir. �alışmaya dahil edilen hastaların Bethesda sistemine g�re incelenmiş olan servikal s�r�nt� �rneklerinin sitolojik olarak incelenmesi olan "Pap smear" sonu�ları ile servikal HPV molek�ler test sonu�ları değerlendirilmiştir. HPV tanımlama ve tiplendirmesinde "Linear Array HPV Genotyping Test (Roche Molecular System, ABD)" kullanılmıştır. Hastalar yaşlarına g�re beş gruba ayrılarak incelenmiştir. HPV oranı en fazla 17-30 yaş arasında g�r�l�rken y�ksek riskli HPV (HR- HPV) en sık 51-60 yaş arasında saptanmıştır. Bin y�z yetmiş hastanın 978 (%83.6)'i normal sitolojik bulgulara,192 (%16.4)'si anormal sitolojik bulgulara sahip bulunmuştur. Hastaların toplam %37.2'sinde HPV saptanmıştır. HR-HPV oranı %21.2, olası y�ksek riskli HPV oranı %6.4, d�ş�k riskli HPV oranı %9.5 olarak tespit edilmiştir. Sitolojik bulgularla HPV arasındaki ilişkiye bakıldığında normal sitoloji saptanan hastaların %67.8'inde HPV negatif, %32.2'sinde HPV pozitif saptanırken, anormal sitoloji saptanmış olan hastaların %37.5'inde HPV negatif, %62.5'inde HPV pozitifliği saptanmıştır. En y�ksek HPV prevalansı %8.9 ile HPV 16 olarak bulunmuştur. Toplam 354 hastaya biyopsi yapılmış, bunların 177'si normal, 111'i servikal intraepitelyal neoplazi (CIN) 1.66'sı CIN 2 ve �zeri olarak rapor edilmiştir. Normal patolojik bulgulara sahip grupta HR-HPV oranı %15.8 iken, CIN 1'de %44.1, CIN 2-3'te %63.6 olarak bulunmuştur. CIN 2 ve daha �zeri lezyonu olanlarda tarama testlerinin duyarlılık, �zg�ll�k, pozitif prediktif ve negatif prediktif değerleri incelenmiştir. HR-HPV'de duyarlılık ve �zg�ll�k sırasıyla %63.6 ve %73.3 olarak bulunurken, HPV'de aynı oranlar sırasıyla %81.8 ve %58.7 olarak saptanmıştır. En y�ksek duyarlılık HPV'de, en y�ksek �zg�ll�k ise HR-HPV ve pozitif smear sonucu olarak belirlenmiştir. Sonu� olarak, �alışmamızda bulduğumuz HPV prevalansı ve genotip dağılımı d�nyada bildirilen oranlara benzer, fakat �lkemizde daha �nce yapılan �alışmalardan y�ksektir. Bu durumun kullanılan y�nteme ve �alışma grubumuzun hastaneye başvuran hastalardan oluşmasına bağlı olduğu d�ş�n�lm�şt�r. Tarama testi olarak yalnız smear veya HR-HPV testleri yeterli olmayıp, HPV'nin diğer genotiplerinin de taramalara katılmasının duyarlılığı artıracağı kanaatine varılmıştır.��
Anahtar kelimeler: İnsan papillomavir�s; genotip; pap smear; servikal sitoloji.
ABSTRACT
Human papillomavirus (HPV) infection is the most significant risk factor of the development of cervical cancer. The distribution of HPV prevalence and genotype varies widely between regions. In this study, it was aimed to investigate the prevalence and genotype distribution of HPV, retrospectively. One thousand one hundred and seventy patients who applied to the department of obstetrics and gynecology were included in this study. Samples were collected from patients for cervical HPV DNA and Pap smear. The Pap samples taken for Pap smear were fixed with alcohol and analyzed according to the modified Bethesda system. HPV identification and typing were performed using the "Linear Array HPV Genotyping Test (Roche Molecular System, USA)". Patients were divided into 5 groups due to their age. Total HPV ratio was most frequently found among� the patients who were between 17-30 years old, while HR-HPV was most frequently found between 51-60 years. Nine hundred seventy-eight of 1170 (83.6%) patients had normal cytologic findings whereas 192 (16.4%) had abnormal cytologic findings. HPV was detected in 37.2% of the total patients. high-risk HPV (HR-HPV) rate was 21.2%, probable high risk (PR-HPV) rate was 6.4% and low risk HPV (LR-HPV) rate was 9.5%. When the relationship between cytologic findings and HPV was examined, normal cytology/HPV negative 67.8%; abnormal cytology/HPV negative 37.5%, normal cytology/HPV positive 32.2%, abnormal cytology/HPV positive 62.5% were detected. The highest prevalence of HPV was 8.9% with HPV 16, followed by 6, 53 and 52/53/35/58. A total of 354 patients were biopsied, 177 of whom were normal, 111 of whom were cervical intraepithelial neoplasia (CIN) 1, 66 of whom were CIN 2 and over. In the group with normal pathological findings, HR-HPV ratio was found as 15.8%, while in CIN 1 44.1% in CIN 2-3 63.6%. Sensitivity, specificity, positive predictive value, and negative predictive value of screening tests were examined in CIN 2 and more lesions. Sensitivity and specificity for HR-HPV were 63.6% and 73.3%, respectively, the same rates were 81.8% and 58.7% for HPV. The highest sensitivity was found in combination of HRHPV and Pap smear, the highest specificity in HPV. In conclusion, the HPV prevalence and genotype distribution in our study are similar to those reported in the world, but higher than previous studies in our country. These results may be due to our methodology and hospital based nature of our study group. We conclude that only smear or HR-HPV testing are not sufficient as a single pronged screening test, and that the participation of other genotypes of HPV in screening increases the sensitivity.
Keywords: Human papillomavirus; genotype; pap smear; cervical cytology.
Geliş Tarihi (Received): 04.09.2018 - Kabul Ediliş Tarihi (Accepted): 07.12.2018
GİRİŞ
İnsan papillomavir�s� (HPV)'n�n bazı tipleri ile persistan enfeksiyon, servikal kanser gelişimindeki en �nemli etkendir. Uluslararası Kanser Ajansı (International Agency for Research on Cancer-IARC) tarafından yayımlanan GLOBOCAN 2012 verilerine g�re kadınlarda en sık g�r�len kanserler arasında servikal kanser d�rd�nc� sırada yer almaktadır. 2012 yılında 528.000 yeni olgu geliştiği, bunların yaklaşık yarısının mortalite ile sonu�landığı tahmin edilmektedir1. Sağlık Bakanlığı verilerine g�re, �lkemizde kadınlarda yaşa g�re standardize edilmiş servikal kanser insidansı 4.5/100.000'dir. Y�zden fazla genotipi tanımlanan HPV'nin, yaklaşık 40 genotipinin genital sistemi enfekte ettiği bildirilmiştir2. Servikal kanser ve prek�rs�r lezyonla ilişkisine g�re y�ksek riskli (HR-HPV), olası y�ksek riskli tipler (PR-HR-HPV) ve d�ş�k riskli (LR-HPV) olmak �zere �� gruba ayrılmıştır3. Servikal kanser i�in y�ksek riskli olan tipler 16, 18, 31, 33, 35, 35, 39, 45, 51, 52, 56, 58, 68, 73, 82 olarak bildirilmiştir. Y�ksek riskli HPV 16 bir�ok �alışmada en sık g�r�len tip olarak g�sterilmiştir. HPV 16 ve HPV 18 servikal kanserlerin yaklaşık %70'inden sorumludur4. Fakat diğer HR-HPV veya PR-HR-HPV genotipleri de servikal patoloji ve servikal kanserde �nemli rol oynamaktadır3. LR-HPV genotipleri de hiperplastik lezyonlarla ilişkilendirilmiştir4. Servikal kanser ve diğer ilişkili hastalıkların gelişmesinde HPV'nin �nemli rol� olduğu d�ş�n�lerek servikal kanser saptanmasında sitolojiye dayalı tarama testlerinden daha duyarlı ve maliyet etkin olan HPV taraması şiddetle �nerilmektedir5-7. Kadın pop�lasyonunun yaklaşık %80'i yaşamları boyunca HPV ile karşılaşmaktadır. Cinsel olarak aktif kişiler arasında �zellikle de gen� kadınlar arasında HR-HPV yaygındır. Bu enfeksiyonların �oğu herhangi bir klinik oluşturmadan spontan olarak temizlenir. Gelişmiş �lkelerdeki başarılı tarama programlarıyla mortalite oranları �nemli derecede d�ş�r�lm�şt�r. Servikal kanser HR-HPV'nin persistan enfeksiyonu ile geliştiği i�in tarama programlarına HR-HPV taramasını eklemek programın etkinliğini artırır. Daha �nce yapılan �alışmalar HPV prevalansının ve genotip dağılımının coğrafik b�lgelere g�re b�y�k değişiklik g�sterdiğini ortaya koymuştur8. Bu �alışmada rutin kontroller i�in kadın hastalıkları ve doğum polikliniğine başvuran hastalarda HR-HPV, PR-HR-HPV ve LR-HPV pozitifliğinin retrospektif olarak araştırılması ve Denizli b�lgesinde yaşa bağlı olarak hangi tiplerin sıklıkla g�r�ld�ğ�n�n belirlenerek aşı �alışmalarına kaynak oluşturulması ama�lanmıştır.
GERE� ve Y�NTEM
Bu �alışma, Pamukkale �niversitesi Girişimsel Olmayan Klinik Araştırmalar Etik Kurulu onayı ile ger�ekleştirildi (Tarih: 28.11.2018 ve Karar no: 60116787-020/81398).
Bu �alışmada, Kadın Hastalıkları ve Doğum Kliniğine rutin kontrol i�in başvuran, tarama ama�lı veya klinik kuşku ile servikal HPV DNA testi ve Pap smear yapmak amacıyla servikal s�r�nt� �rneği alınmış olan 1170 hasta sonucu retrospektif olarak analiz edildi. Pap smear i�in alınan �rnekler alkol ile fikse edilerek modifiye Bethesda sistemine g�re incelendi. HPV tanımlama ve tiplendirmesi "linear array HPV genotyping test (Roche Diagnostics, İsvi�re)" kiti kullanılarak yapıldı. Servikal �rnekler �retici firma tarafından sağlanan "PCR cell collection media (Roche Diagnostics, İsvi�re)" ��zeltisi i�ine alınarak aynı g�n mikrobiyoloji laboratuvarına ulaştırıldı. Servikal �rneklerde hedef DNA, polimeraz zincir reaksiyonu (PCR) ile amplifiye edilip ardından n�kleik asit hibridizasyonu ile 37 anogenital HPV DNA genotipi [6, 11, 16, 18, 26, 31, 33, 35, 39, 40, 42, 45, 51, 52, 53, 54, 55, 56, 58, 59, 61, 62, 64, 66, 67, 68, 69, 70, 71, 72, 73 (MM9), 81, 82 (MM4), 83 (MM7), 84 (MM8), IS39 ve CP6108] araştırıldı. Test prosed�r� �retici firmanın �nerileri doğrultusunda uygulandı. DNA izolasyonu i�in "Cobas AmpliPrep (Roche Diagnostics, İsvi�re)" cihazı, amplifikasyon i�in Applied- ABI 9700 (Applied Biosystems, ABD) kullanıldı.
İstatistiksel Analiz
İstatistiksel analizler i�in SPSS 17.0 programı kullanıldı. Odds oranı (OR) hesaplamasında, ROC eğrisindeki eğri altı alanı hesaplamak i�in lojistik regresyon analizi kullanıldı. Duyarlılık, �zg�ll�k, pozitif prediktif ve negatif prediktif değer (PPD ve NPD) i�in g�ven aralığı (CI) %95 alınarak Pearson ki-kare testi kullanıldı. Grupların sınıflandırılması daha �nce tanımlandığı şekilde yapıldı ve hesaplamalarda CIN 2 referans test olarak kullanıldı5. İstatistiksel olarak p< 0.05 değeri anlamlı kabul edildi.
BULGULAR
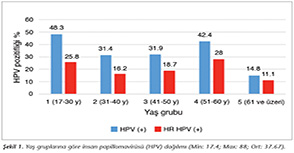
Bu �alışmada yaşları 17-86 arasında (ortalama yaş 37.3) değişen 1170 kadın hasta değerlendirilmiştir. Toplam hastaların %37.2'sinde HPV saptanmıştır. T�m hastalar i�inde HR-HPV oranı %21.2, PR-HR-HPV oranı %6.4, LR-HPV oranı %9.5 olarak belirlenmiştir. Hastalar yaşlarına g�re beş gruba ayrılarak incelendiğinde genel olarak HPV pozitifliği en fazla 17-30 yaş arasında g�r�l�rken, HR-HPV en sık 51-60 yaş arasında saptanmıştır. HPV ve HR-HPV 31-50 yaşları arasında azalmış U şeklinde eğri �izerek 51-60 yaşlarında tekrar artmış olarak saptanmıştır (Şekil 1).
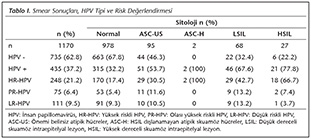
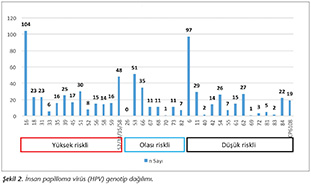
Tablo I'de sitolojik bulgulara g�re HPV tipleri verilmiştir. Bin y�z yetmiş hastanın 978 (%83.6)'i normal sitolojik bulgulara, 192 (%16.4)'si anormal sitolojik bulgulara sahip bulunmuştur. Sitolojik bulgularla HPV arasındaki ilişkiye bakıldığında normal sitoloji saptanan hastaların %67.8'inde HPV negatif, %32.2'sinde HPV pozitif saptanırken, anormal sitoloji saptanmış olan hastaların %37.5'inde HPV negatif, %62.5'inde HPV pozitifliği saptanmıştır. Sitolojik bulgulara g�re normal sitolojisi olan grupta HR-HPV oranı %17.4, anormal sitolojiye sahip grupta ise bu oran %40.6 olarak belirlenmiştir. En y�ksek HPV prevalansı %8.9 ile HPV 16 olarak saptanırken onu 6, 53 ve 52/53/35/58 izlemiştir (Şekil 2).
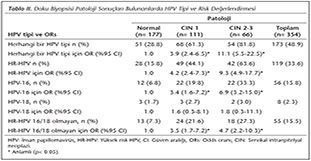
Tablo II'de doku patolojik sonu�ları ve risk değerlendirmesi verilmiştir. Toplam 354 hastaya biyopsi yapılmış, bunların 177'si normal, 111'i CIN 1, 66'sı CIN 2 ve �zeri olarak rapor edilmiştir. Normal patolojik bulgulara sahip grupta HR-HPV oranı %15.8 iken CIN 1'de %44.1, CIN 2-3'te %63.6 olarak bulunmuştur. Benzer şekilde CIN 1 i�in OR= 4.2 iken, CIN 2-3 i�in OR= 9.3 olarak hesaplanmıştır. Normal bulguları olanlarda HPV 16 %6.8 (OR= 1), CIN 1'de %19.8 (OR= 3.4), CIN 2-3'te %33.3 (OR= 6.9) olarak bulunmuştur.
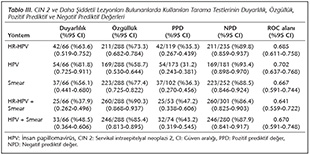
Tablo III'te CIN 2 ve daha �zeri lezyonu olanlarda tarama testlerinin duyarlılık, �zg�ll�k, PPD ve NPD değerleri g�sterilmiştir. HR-HPV'de duyarlılık ve �zg�ll�k sırasıyla %63.6 ve %73.3 olarak bulunurken, HPV'de aynı oranlar sırasıyla %81.8 ve %58.7 olarak saptanmıştır. En y�ksek duyarlılık HPV'de, en y�ksek �zg�ll�k ise HR-HPV + smear durumunda tespit edilmiştir.
TARTIŞMA
HPV cinsel yolla ge�iş g�steren sık g�r�len hastalıklardan biri olup serviksin asemptomatik enfeksiyonundan malign hastalığına kadar �eşitli klinik tablolara neden olmaktadır9. Bir b�lgedeki tipe �zg�l HPV prevalansını belirlemek servikal kanseri �nlemede en �nemli basamaklardan biridir. HPV tiplendirmesi aynı zamanda HPV aşılamasında pop�lasyonun �zelliklerini bilmek i�in de �nemlidir. Bu �alışmada polikliniğe başvuran kadınlarda HPV %37.2 olarak bulunmuştur. T�rkiye'de T�rk Jinekolojik Onkoloji grubunun yaptığı �ok merkezli �alışmada10 smear testi normal olanlarda %2, anormal olanlarda %52 oranında HPV bulunmuştur. Y�ce ve arkadaşlarının11 �alışmasında normal sitolojiye sahip kişilerde %22.0, anormal sitolojiye sahip olanlarda %54.4 oranında HPV saptanmıştır. Ulusal HPV tarama programı �er�evesinde yapılan �alışmada ise HR-HPV pozitifliği %3.5 olarak bulunmuştur12. D�nyadaki �alışmalarda HPV oranları; �in'de %38.3, Avusturalya'da %38.7, Madrid'de %43.2, Fransa'da %45.3 olarak bulunmuştur13-16. Tayland'da yapılan �alışmada normal sitolojik bulgulara sahip olanlarda %7.2, anormal sitolojik bulguları olanlarda %35.0 oranında HPV tespit edilmiştir17. Amerika Birleşik Devletleri (ABD)'nde 23 eyaleti kapsayan ATHENA �alışmasında, 25 ve �zeri yaşlarda normal sitolojik bulguları olanlarda %9.0, anormal sitolojik bulguları olanlarda %29.7 oranında HR-HPV tespit edilmiştir18. Bu �alışmada normal sitolojisi olan grupta HPV ve HR-HPV oranları sırasıyla %32.2 ve %17.4 olarak saptanmıştır. Anormal sitolojiye sahip grupta ise bu oranlar sırasıyla %62.5 ve %40.6 olarak bulunmuştur. HR-HPV oranlarımız T�rkiye'de daha �nce Ulusal HPV tarama programı �er�evesinde yapılan �alışmadakinden daha y�ksek bulunmuştur. Bu farkın bizim kullandığımız y�ntemden ve �alışmamızın hastanede ger�ekleştirilmiş olmasından kaynaklandığını d�ş�nmekteyiz.�
Ulusal ve uluslararası yapılan bir�ok �alışmada HPV 16 en sık g�r�len genotiptir10,12,13. Bu �alışmada da en y�ksek HPV prevalansı %8.9 ile HPV 16 olarak saptanırken onu 6, 53 ve 52/53/35/58, 66, 51 izlemiştir. Bu sıralama daha �nce T�rkiye'de yapılan �alışmalardan farklılık g�stermektedir10,12. Daha �nce yapılan �alışmaların �oğunda LR-HPV araştırılmadığı i�in HPV 6'nın tespit edilemediğini d�ş�nmekteyiz. HPV 53 en sık g�r�len ���nc� etken olmuştur. HPV 53 diğer Avrupa �lkelerinde de en sık saptanan etkenler arasındadır15. Bu �alışmalar HPV 16'nın b�t�n b�lgelerde esas predominant rol� oynadığını fakat diğer prevalan genotiplerin b�lgeler arasında değişiklik g�sterdiğini d�ş�nd�rmektedir. En sık saptanan tiplerden HPV 6 hari� b�y�k �oğunluğu y�ksek riskli veya olası y�ksek riskli grupta bulunmaktadır. Bizim �alışmamızda aşıların i�eriğinde yer alan 11 ve 18 en sık saptanan tipler arasında değildi. Genotip dağılımındaki değişkenlik �alışılan b�lgenin farklı olmasından ve kullanılan y�ntemlerin farklılığından kaynaklanabilir. Bu veriler genotip dağılımının b�lgesel olarak araştırılmasının gereğini ortaya koymakta ve aynı zamanda her toplulukta HPV genotipini belirlemenin �zellikle servikal kanser gelişmesinde profilaktik �nlemler almada ne kadar �nemli olacağını g�stermektedir.
HPV prevalansı yaşla ilişkilidir. Prevalans 20-30 yaş grubu gen� erişkin kadınlarda en y�ksek, 30-60 yaş grubunda d�ş�k, 60 yaşından sonra ise tekrar artarak U şeklinde bir eğri �izmektedir5. �alışmamızda HPV prevalansı 17-30 yaş arasında en y�ksek, 30-50 yaş arasında daha d�ş�k, 51-60 yaş arasında tekrar artış g�stermiştir. Bu oranlar bize HPV ile 20'li yaşlarda karşılaşıldığı, 30'lu yaşlarda bu oranların d�şt�ğ�n� fakat 50'li yaşlarda yeniden karşılaşmanın arttığını g�stermektedir. Farklı bir g�r�ş olarak ikinci y�kselişin nedeninin latent HPV enfeksiyonunun reaktivasyonu ve persistansı olarak değerlendirilebileceği y�n�ndedir5,13. Bu grup kadınların HPV enfeksiyonuna daha yatkın olmaları, onların servikal kanser gelişme risklerini artırmaktadır. Bu nedenle bu yaş grubundaki kadınlar d�zenli, kapsamlı servikal kanser tarama programlarına dahil edilmelidir.�
Bu �alışmada, �rneklerin %83.6'sı normal sitolojik bulgulara sahip bulunmuştur. Normal sitolojik bulgulara sahip olgularda HPV ve HR-HPV oranları sırasıyla %32.2 ve %17.4 iken, ASCUS'da %53.7 ve %30.5, ASCUS-H'de %100 ve %100, LSIL'de %67.6 ve %42.7, HSIL'de %77.8 ve %66.7 olarak saptanmıştır. Toplam 115.789 HPV pozitif kadının incelendiği meta-analiz �alışmasında da normal sitolojiye sahip kadınlarda %12, invaziv servikal kanser olanlarda %89 HPV pozitifliği tespit edilmiştir18. Daha �nce yapılmış �alışmalarla uyumlu bir şekilde �alışmamızda �rneklerin sitolojik incelemesi iyi huyludan k�t� huyluya doğru gittik�e HPV ve HR-HPV oranı artmaktadır11,17,18.
Doku biyopsisi yapılan �rneklerin patolojik incelemeleriyle HPV ve HR-HPV birlikteliği Tablo II'de değerlendirilmiştir. CIN 2-3 lezyonu olanlarda %81.8 oranında herhangi bir HPV bulunmuştur (OR= 11.1). Aynı hasta grubunda HR-HPV oranı %63.6 (OR= 9.3), HPV 16 oranı %33.3 (OR= 6.9), HPV 18 oranı %3.0 (OR= 1.8), HR-HPV 16/18 olmayanların oranı %27.3 (OR= 4.7) olarak bulunmuştur. CIN 2-3 olan grupta en y�ksek OR, herhangi bir HPV olan grupta g�r�lm�şt�r. Tayland'da yapılan �alışmada CIN 2 ve �zerinde lezyon gelişmesinde HR-HPV (OR= 5.8) ve HPV 16 (OR= 15.3) bulunmasının anlamlı olduğu, fakat HPV 18 (OR= 2.1) ve HR-HPV 16/18 olmayanlar (OR= 1.1) i�in b�yle bir ilişkinin bulunmadığı bildirilmiştir5.
CIN 2 ve daha şiddetli lezyonları bulunanlarda kullanılan tarama testlerinin duyarlılık, �zg�ll�k, PPD ve NPD değerleri Tablo III'te karşılaştırılmıştır. En y�ksek duyarlılık HPV (%81.8), en y�ksek �zg�ll�k ise HR-HPV + smear (%90.3) testlerinde bulunmuştur. En y�ksek PPD, HR-HPV + smear testlerinde (%47.2), en y�ksek NPD ise HPV (%93.4) testinde saptanmıştır. Bu sonu�larla servikal kanser tarama programlarında HPV DNA �alışılmasının duyarlılığı arttıracağı, bunun negatif �ıkmasının serviks kanserini dışlamada �nemli olduğu vurgulanmıştır.
Sonu� olarak, �alışmamızda bulduğumuz HPV prevalansı ve genotip dağılımı d�nyada bildirilen oranlara benzer, fakat �lkemizde daha �nce yapılan �alışmalardan y�ksektir. Bunun kullandığımız y�nteme ve �alışma grubumuzun hastane kaynaklı olmasına bağlamaktayız. Tarama testi olarak yalnız smear veya HR-HPV testlerinin yeterli olmayıp, HPV'nin diğer genotiplerinin de taramalara katılmasının duyarlılığı artıracağını d�ş�nmekteyiz.
�IKAR �ATIŞMASI
Yazarlar bu makale ile ilgili herhangi bir �ıkar �atışması bildirmemişlerdir.
KAYNAKLAR
- Ferlay J, Soerjomataram I, Dikshit R, Eser S, Mathers C, Rebelo M, et al. Cancer incidence and mortality worldwide: sources, methods and major patterns in GLOBOCAN 2012. Int J Cancer 2015;136(5):E359-86.
- de Sanjose S, Quint WG, Alemany L, Geraets DT, Klaustermeier JE, Lloveras B, et al. Human papillomavirus genotype attribution in invasive cervical cancer: a retrospective cross-sectional worldwide study. Lancet Oncol 2010;11(11):1048-56.
- Schiffman M, Herrero R, Desalle R, Hildesheim A, Wacholder S, Rodriguez AC, et al. The carcinogenicity of human papillomavirus types reflects viral evolution. Virology 2005;337(1):76-84.
- Baseman JG, Koutsky LA. The epidemiology of human papillomavirus infections. J Clin Virol 2005;32(Suppl 1):16-24.
- Phoolcharoen N, Kantathavorn N, Sricharunrat T, Saeloo S, Krongthong W. A population-based study of cervical cytology findings and human papillomavirus infection in a suburban area of Thailand. Gynecol Oncol Rep 2017;21:73-7.
- Zhao FH, Lin MJ, Chen F, Hu SY, Zhang R, Belinson JL, et al. Performance of high-risk human papillomavirus DNA testing as a primary screen for cervical cancer: a pooled analysis of individual patient data from 17 population-based studies from China. Lancet Oncol 2010;11(12):1160-71.
- Priebe AM. 2012 cervical cancer screening guidelines and the future role of HPV testing. Clin Obstet Gynecol 2013;56(1):44-50.
- de Sanjos� S, Diaz M, Castellsagu� X, Clifford G, Bruni L, Mu�oz N, et al. Worldwide prevalence and genotype distribution of cervical human papillomavirus DNA in women with normal cytology: A meta-analysis. Lancet Infect Dis 2007;7(7):453-9.
- Shen Y, Gong JM, Li YQ, Gong YM, Lei DM, Cheng GM, et al. Epidemiology and genotype distribution of human papillomavirus (HPV) in women of Henan Province, China. Clin Chim Acta 2013;415:297-301.
- Dursun P, Ayhan A, Mutlu L, �ağlar M, Haberal A, G�ng�r T, et al. HPV types in Turkey: multicenter hospital based evaluation of 6388 patients in Turkish gynecologic oncology group centers. Turk Patoloji Derg 2013;29(3):210-6.
- Yuce K, Pinar A, Salman MC, Alp A, Sayal B, Dogan S, et al. Detection and genotyping of cervical HPV with simultaneous cervical cytology in Turkish women: a hospital-based study. Arch Gynecol Obstet 2012;286(1):203-8.
- Gultekin M, Zayifoglu Karaca M, Kucukyildiz I, Dundar S, Boztas G, Semra Turan H, et al. Initial results of population based cervical cancer screening program using HPV testing in one million Turkish women. Int J Cancer 2018;142(9):1952-8.
- Wu C, Zhu X, Kang Y, Cao Y, Lu P, Zhou W, et al. Epidemiology of human papillomavirus infection among women in Fujian, China. BMC Public Health 2017;18(1):95.
- Tabrizi SN, Brotherton JM, Stevens MP, Condon JR, McIntyre P, Smith D, et al. HPV genotype prevalence in Australian women undergoing routine cervical screening by cytology status prior to implementation of an HPV vaccination program. J Clin Virol 2014;60(3):250-6.
- Mart�n P, Kilany L, Garc�a D, L�pez-Garc�a AM, Mart�n-Aza�a MJ, Abraira V, et al. Human papillomavirus genotype distribution in Madrid and correlation with cytological data. BMC Infect Dis 2011;11:316-20.
- Pannier-Stockman C, Segard C, Bennamar S, Gondry J, Boulanger JC, Sevestre H, et al. Prevalence of HPV genotypes determined by PCR and DNA sequencing in cervical specimens from French women with or without abnormalities. J Clin Virol 2008; 42(4): 353.
- Monsonego J, Cox JT, Behrens C, Sandri M, Franco EL, Yap PS, et al. Prevalence of high-risk human papillomavirus genotypes and associated risk of cervical precancerous lesions in a large U.S. screening population: data from the ATHENA trial. Gynecol Oncol 2015;137(1):47-54.
- Guan P, Howell-Jones R, Li N, Bruni L, de Sanjos� S, Franceschi S, et al. Human papillomavirus types in 115.789 HPV-positive women: a meta-analysis from cervical infection to cancer. Int J Cancer 2012; 131(10): 2349-59.
İletişim (Correspondence):
Prof. Dr. İlknur Kaleli,
Pamukkale �niversitesi Tıp Fak�ltesi,
Tıbbi Mikrobiyoloji Anabilim Dalı,
Kınıklı, Denizli, T�rkiye.
Tel (Phone): +90 542 621 0717,
E-posta (E-mail): ikaleli@pau.edu.tr