COVID-19 Tanılı Hastalarda Sistemik
İmmün-Enflamasyon İndeksi, C-Reaktif Protein ve
İnterlökin-6’nın Viral Dinamik ile İlişkisinin Araştırılması
Investigation of the Relationship of Systemic
Immune-Inflammation Index, C-Reactive Protein and Interleukin-6 with Viral
Dynamics in Patients with COVID-19
Emrah SALMAN1 , Nevreste ÇELİKBİLEK2 , Sibel AYDOĞAN3 , Birsen ÖZDEM2 , Sibel GÖKAY2 , Fisun KIRCA2 , Alparslan TOYRAN2 , Reyhan BİLİCİ SALMAN4 , Bedia DİNÇ2
1Ankara Şehir Hastanesi, Temel İmmünoloji Kliniği, Ankara.
1Ankara City Hospital, Clinic of Basic Immunology, Ankara, Turkey.
2Ankara Şehir Hastanesi, Tıbbi Mikrobiyoloji Kliniği, Ankara.
2Ankara City Hospital, Clinic of Medical Microbiology, Ankara, Turkey.
3Ankara Şehir Hastanesi, Tıbbi Viroloji Kliniği, Ankara.
3Ankara City Hospital, Clinic of Medical Virology, Ankara, Turkey.
4Sağlık Bilimleri Üniversitesi, Dışkapı Yıldırım Beyazıt Eğitim ve Araştırma Hastanesi, Romatoloji Kliniği, Ankara.
4Reyhan Bilici Salman, University of Health Sciences, Diskapi Yildirim Beyazit Training and Research Hospital, Clinic of Rheumatology, Ankara,Turkey.
Makale Atıfı:Salman E, Çelikbilek N, Aydoğan S, Özdem B, Gökay S, Kırca F ve ark. COVID-19 tanılı hastalarda sistemik immün-inflamasyon indeksi, c-reaktif protein ve interlökin-6’nın viral dinamik ile ilişkisinin araştırılması. Mikrobiyol Bul 2021;55(4):539-552.
ÖZ
Koronavirüsler; solunum yolu ve gastrointestinal sistem enfeksiyonlarına, daha nadir olarak da hepatik, nörolojik ve nefrotik tutulum gösteren hastalık tablolarına neden olan zarflı, pozitif polariteli, tek sarmallı RNA virüsleridir. 2019 sonunda, Çin’in Wuhan şehrinde ortaya çıkan ve şiddetli akut solunum yolu sendromu-koronavirüs-2 (SARS-CoV-2) olarak adlandırılan yeni bir koronavirüs, olağan dışı viral pnömoni salgınına neden olmuştur. Bu çalışmada, koronavirüs hastalığı-2019 (COVID-19) hastalarında sistemik immün-enflamasyon (SII) indeksi, C-reaktif protein (CRP) ve interlökin-6 (IL-6) ile viral dinamik arasındaki ilişkiyi ortaya koymak amaçlanmıştır. Çalışma tek merkezli ve retrospektif olarak yapılmıştır. 1 Nisan-31 Mayıs 2020 tarihleri arasında Ankara Şehir Hastanesi'ne başvuran ve nazofarengeal/orofarengeal sürüntü örneklerinde SARS-CoV-2 polimeraz zincir reaksiyon (PCR) testleri pozitif bulunan, 338 yatan hasta çalışmaya dahil edilmiştir. Hastalar servis/yoğun bakım, entübasyon ve mortalite durumlarına göre üç gruba ayrılmış ve klinik verileri değerlendirilmiştir. Viral dinamikler ile SII, nötrofil lenfosit oranı (NLR), lenfosit CRP oranı (LCR), lenfosit monosit oranı (LMR) ve platelet lenfosit oranı (PLR), CRP, IL-6, ferritin, albümin düzeyleri ve lenfosit sayısı arasındaki ilişkiyi saptamak için korelasyon analizi yapılmıştır. İleri yaş, düşük Ct değeri, IL-6 artışı, SII’da artış, albüminde azalma, ferritin artışı, lenfosit sayısında azalma, NLR’de artış, lenfosit CRP oranında (LCR) azalma, lenfosit monosit oranında (LMR) azalma, platelet lenfosit oranında (PLR) artış ve CRP düzeyinde artış üç grupta da istatistiksel olarak anlamlı derecede farklı bulunmuştur (sırasıyla p< 0.001; p= 0.02; p< 0.001; p< 0.001; p< 0.001; p< 0.001; p< 0.001; p< 0.001; p< 0.001; p< 0.001; p< 0.001; p< 0.001). Yapılan istatistiksel analizde serum IL-6, NLR, LCR ve CRP değerleri ile PCR Ct değerleri arasında anlamlı negatif korelasyon (sırasıyla p< 0.01, r= -0.233; p= 0.021, r= -0.126; p= 0.004, r= -0.156 ve p= 0.011, r= -0.138) ve lenfosit sayısı ile albümin düzeyi ile PCR Ct değerleri arasında anlamlı pozitif korelasyon (sırasıyla p= 0.005; r= 0.151 ve p= 0.050; r= 0.106) saptanmıştır. İleri yaş, düşük Ct değeri, yüksek IL-6 düzeyleri, yüksek SII, düşük LCR, düşük LMR, yüksek PLR, hipoalbüminemi, yüksek ferritin düzeyleri, lenfopeni, yüksek NLR ve yüksek CRP’si olan hastalarda progresyonun daha ciddi olduğu gözlenmiştir. Bu hastalarda yoğun bakıma yatış, entübasyon ve mortalite oranları daha yüksek bulunmuştur. Yüksek IL-6, NLR, LCR, CRP, lenfopeni, hipoalbüminemi ile düşük Ct değerleri korelasyon göstermiştir.
Anahtar kelimeler: Sistemik immün-enflamasyon indeksi; c-reaktif protein; interlökin-6; viral dinamik.
ABSTRACT
Coronaviruses are enveloped, positivepolarity, single-stranded RNA viruses that can cause respiratory and gastrointestinal tract infections, less likely to cause infections with hepatic, neurological and nephrotic involvement. A novel coronavirus termed as severe acute respiratory syndrome coronavirus-2 (SARS-CoV-2) emerged in the city of Wuhan, China, and caused an outbreak of unusual viral pneumonia at the end of 2019. This study aimed to reveal the relationship between systemic immune-inflammation index (SII), C-reactive protein (CRP) and interleukin-6 (IL-6) and viral dynamics in COVID-19 patients. This retrospective, single-center study was conducted in Ankara City Hospital from April 1 to May 31, 2020. A total of 338 hospitalized patients who had positive results in SARS-CoV-2 reverse transcrytase polymerase chain reaction (RT-PCR) test from nasopharyngeal and oropharyngeal samples during their hospital admission were included in this study. Patients were divided into three groups according to their ward/intensive care unit, intubation and mortality situation and their clinical data were evaluated. Correlation analysis was performed to determine the relationship between viral dynamics and laboratory parameters such as SII, the neutrophil-to-lymphocyte ratio (NLR), the lymphocyte-to-CRP ratio (LCR), the lymphocyte-to-monocyte ratio (LMR), the platelet-to-lymphocyte ratio (PLR), CRP, IL-6 ferritin, albumin levels and lymphocyte count. Advanced age, low Ct value, increase in IL-6, increase in SII, decrease in albumin, increase in ferritin, decrease in lymphocyte count, increase in NLR, decrease in LCR, decrease in LMR, increase in PLR and increase in CRP levels were found statistically significantly different in all three groups (p< 0.001; p= 0.02; p< 0.001; p< 0.001; p< 0.001; p< 0.001; p< 0.001; p< 0.001; p< 0.001; p< 0.001; p< 0.001; p< 0.001, respectively). Statistical analysis revealed a significant negative correlation between serum IL-6, NLR, LCR and CRP values with Ct values (p< 0.01, r= -0.233; p= 0.021, r= -0.126; p=0.004, r= -0.156 and p= 0.011, r= -0.138, respectively) and a significant positive correlation between Ct values and lymphocyte count and albumin levels (p= 0.005; r= 0.151 and p= 0.050; r= 0.106, respectively). Severe progression was observed in patients with advanced age, low Ct value, high IL-6 levels, high SII, hypoalbuminemia, high ferritin levels, lymphopenia, high NLR, low LCR, low LMR, high PLR and high CRP. In these patients hospitalization in intensive care unit, intubation and mortality were found to be higher. High levels of IL-6, NLR, LCR and CRP, lymphopenia and hypoalbuminemia were associated with low PCR Ct values.
Keywords: Systemic immune-inflammation index; c-reactive protein; interleukin-6; viral dynamics.
Geliş Tarihi (Received): 08.03.2021 - Kabul Ediliş Tarihi (Accepted):04.07.2021
GİRİŞ
Koronavirüsler solunum yolu ve gastrointestinal sistem enfeksiyonlarına, daha nadir olarak da hepatik, nörolojik ve nefrotik tutulum gösteren hastalıklara neden olan zarflı, pozitif polariteli, tek sarmallı RNA virüsleridir1. 2019 sonunda, Çin’in Wuhan şehrinde şiddetli akut solunum yolu sendromu-koronavirüs-2 (SARS-CoV-2) olarak adlandırılan yeni bir tip koronavirüs ortaya çıkmış ve olağandışı viral pnömoni salgınına neden olmuştur[1].SARS-CoV-2’ye karşı efektif bir immün yanıt koronavirüs hastalığı-2019 (COVID-19)’un iyileşmesini sağlayabilir. Öte yandan bazı çalışmalar hastalığın ciddiyetiyle dolaşımdaki proenflamatuvar sitokinler ve immün sistem hücreleri arasında önemli ilişki olduğunu göstermektedir[2]. SARS-CoV-2’ye yanıt sırasında meydana gelen immün disregülasyon ve artan proenflamatuvar sitokin düzeyi doku hasarının primer nedeni olarak düşünülebilir. Ancak COVID-19’un kesin bir patofizyolojik mekanizması henüz gerçek manasıyla bilinmemektedir. Çeşitli proenflamatuvar sitokinlerin yapımı, CD4 ve CD8+ T hücrelerinin aktivasyonu, konağın gösterdiği antiviral immünolojik tepkilerdir. Viral replikasyonun sınırlanması ve enfekte hücrelerin temizlenmesi için vazgeçilmezdir[3].
Virüsün yaptığı doku hasarı proenflamatuvar sitokinlerin aşırı artışı, granülosit ve makrofajların olaya katılmasıyla birliktedir. Makrofaj aktivasyon sendromu (MAS) veya sekonder hemofagositik lenfohistiyositoz (sHLH) olarak da adlandırılır ve akut respiratuvar distres sendromu (ARDS)’na neden olan sitokin fırtınasına yol açar4. COVID-19’un sitokin profili, serolojik belirteçler ve klinik semptomlar gibi çeşitli özellikleri, viral enfeksiyonların tetiklediği sHLH’ye benzemektedir[4]. C-reaktif protein (CRP) hem akut hem de kronik enflamasyonda yaygın olarak kullanılan enflamasyon belirteçlerindendir. Serum CRP düzeyleri enflamasyon ve doku hasarını gösteren çeşitli hastalıkların seyri sırasında artabilmektedir. İnterlökin-6 (IL-6) ve enflamatuvar kaskatın diğer elemanları enfeksiyonlara karşı konak savunmasında rol alır. Öte yandan IL-6’nın aşırı üretimi yoğun bir akut sistemik enflamatuvar yanıt olan sitokin fırtınasına neden olur ve sonuçta vasküler hiper permeabilite, çoklu organ yetmezliği ve ölüm için riski artırır[4]. Sistemik immün-enflamasyon indeksi (SII) adlı inovatif bir belirteç organizmanın tümör ve diğer enflamatuvar hastalıkları için prognoz açısından öngörüde bulunabilmektedir[5]. SII ve COVID-19 tanılı hastalarda viral dinamikleri araştıran çalışmalar azdır. SII ve COVID-19 viral dinamik arasındaki ilişkinin ortaya konulmasının kliniğe katkısı olacağını düşünmekteyiz. Bu çalışmada, COVID-19 hastalarında SII, CRP ve IL-6’nın viral dinamik ile ilişkisinin araştırılması amaçlanmıştır.
GEREÇ ve YÖNTEM
Bu çalışma, Ankara Şehir Hastanesi Girişimsel Olmayan Klinik Araştırmalar Etik Kurulu onayı ile gerçekleştirildi (Tarih: 25.06.2020 ve Karar No: E1-20-776) ve T.C. Sağlık Bakanlığı Sağlık Hizmetleri Genel Müdürlüğü Bilimsel Çalışma Platformu tarafından onaylandı (Tarih: 19.05.2020 ve Karar No: 2020-05-17T19_36_58). Araştırma Helsinki Deklerasyonuna ve yayın etiğine uygun olarak gerçekleştirildi.
Bu çalışma, 1 Nisan-31 Mayıs 2020 tarihleri arasında retrospektif ve tek merkezli olarak üçüncü basamak bir hastanede yapıldı. Hastaneye başvuruları sırasında alınan nazofarengeal/orofarengeal sürüntü örneklerinde SARS-CoV-2 polimeraz zincir reaksiyon (PCR) testleri pozitif bulunan 338 yatan hasta çalışmaya dahil edildi. Hastalar serviste ve yoğun bakımda takip edilen, entübe olan ve olmayan, iyileşen ve ölen olmak üzere gruplara ayrıldı ve klinik veriler gruplar arasında karşılaştırıldı.
18 yaşından küçük, IL-6 düzeyleri çalışılmamış ve PCR ile doğrulaması yapılmayıp klinik olarak COVID-19 tanısı konan hastalar çalışmaya dahil edilmedi. Hastaların tıbbi kayıtları retrospektif olarak incelendi.
Nükleik Asit İzolasyonu
Sürüntü örneklerinden RNA ekstraksiyonu Biospeedy viral nükleik asit izolasyon kiti (Bioeksen, İstanbul, Türkiye) kullanılarak üreticinin talimatları doğrultusunda yapıldı; viral transport besiyeri içindeki sürüntü örnekleri 15 saniye boyunca vortekslendi ve ardından 100 μl numune, üretici tarafından sağlanmış olan 100 μl viral nükleik asit ekstraksiyon tamponu ile birlikte 1.5 ml’lik mikrosantrifüj tüpüne aktarıldı ve tekrar vortekslendikten sonra örnek PCR reaksiyonu için hazır hale geldi.
Gerçek Zamanlı Revers Transkriptaz Polimeraz Zincir Reaksiyonu
Gerçek zamanlı revers transkriptaz PCR (rRT-PCR), Bio-Speedy COVID-19 RT-qPCR test kiti (Bioeksen, İstanbul, Türkiye) kullanılarak gerçekleştirildi. Toplam 20 μl’lik reaksiyon içeriğinde; 5 μl RNA, 5 μl oligo miks (SARS-CoV-2 tespiti için RdRp geni, internal kontrol için RNase P geni) ve Taq polimeraz, her bir deoksiribo trifosfat (dNTPs), ters transkriptaz ve ribonükleaz inhibitörü içeren 10 μl 2 × primer Script karışımı bulunmaktadır. PCR koşulları; revers transkriptaz için 45°C’de 10 dakika, ardından 95°C’de üç dakika ve 95°C’de beş saniye, 55°C’de 35 saniye olarak 45 döngü şeklinde Rotor-Gene Q (Qiagen, Hilden, Almanya) platformunda gerçekleştirildi ve 40’ın altındaki “cycle threshold (Ct)” değerleri pozitif olarak tanımlandı.
SII, nötrofil ve platelet sayısının çarpımının lenfosit sayısına oranlanmasıyla saptanmaktadır. Çalışmada hücrelerin düzeyi Siemens Advia 2120i cihazı (Siemens, Erlangen, Almanya) ile ölçüldü. IL-6 düzeyi (normal değeri < 3.4 pg/ml) elektrokemilüminesans yöntemi ile Immulite 2000 cihazı (Siemens, Erlangen, Almanya), CRP düzeyi (normal değeri < 0.005 g/L) BNII nefelometre cihazı (Siemens, Erlangen, Almanya), ferritin (normal değeri 22-322 µg/L) ve albümin (normal değeri 32-48 g/L) düzeyleri ise Atellica (Siemens, Erlangen, Almanya) cihazı ile saptandı.
İstatistiksel Analiz
İstatistiksel değerlendirme Statistical Package for Social Sciences (SPSS) for Windows 22.0 (IBM SPSS Inc., Chicago, IL) programı kullanılarak yapıldı. Verilerin normal dağılımı Kolmogorov-Smirnov testi ile değerlendirildi. Sayısal değişkenlerden normal dağılım sergileyenler ortalama ± standart sapma olarak, normal dağılım sergilemeyenler ortanca (medyan) olarak gösterildi. Kategorik değişkenler sayı ve yüzde olarak belirtildi. İki grup karşılaştırmalarında normal dağılım sergileyen sayısal değişkenlerin analizinde bağımsız örneklemler için t-testi ve normal dağılım sergilemeyen sayısal değişkenlerin analizinde Mann-Whitney U testi tercih edildi. Kategorik verilerin karşılaştırılmasında ise ki-kare testi ve Fisher’s exact ki-kare testi kullanıldı. Ölçümü yapılan parametreler arasındaki ilişkinin tespit edilmesinde korelasyon analizi uygulandı. Normal dağılım gösteren parametrelerde Pearson korelasyon katsayısı ve normal dağılım göstermeyen parametrelerde Spearman korelasyon katsayısı dikkate alındı.
BULGULAR
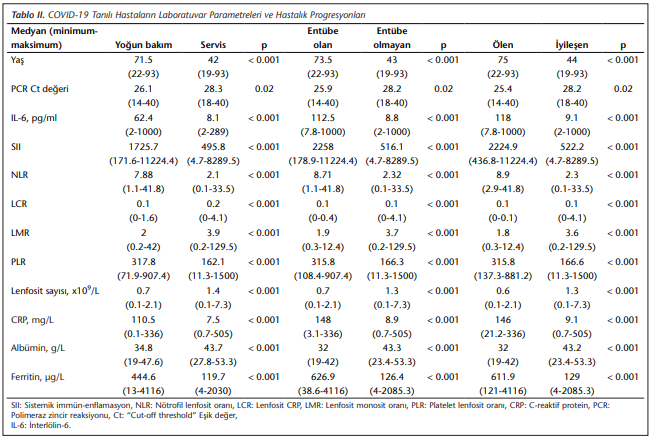
Çalışmaya alınan hastaların 190 (%56.2)’ı erkek hastalardan oluşmuştur. Hastaların yaş ortalaması 48.8 olarak bulunmuştur. Serviste yatan hastaların yaş ortalaması 43.7 ve yoğun bakımda yatan hastaların ise 70 olarak saptanmıştır (p< 0.001). Hastalardan 66 (%19.5)’sı yoğun bakımda takip edilmiş ve 32 (%9.4)’si entübe edilmiştir. Entübe hastaların yaş ortalaması 71.3 iken, entübe olmayanların yaş ortalaması 46.1 bulunmuştur (p< 0.001). Hastaların 31 (%9.1)’i enfeksiyona bağlı olarak hayatını kaybetmiştir. Ölen hastaların yaş ortalaması 72.6, iyileşerek taburcu olan hastaların yaş ortalaması 46.4 olarak saptanmıştır (p< 0.001). En çok görülen komorbidite %13.9 ile hipertansiyon (HT) olmuştur. Diğer hastalıklar ise diabetes mellitus (DM) %4.1, koroner arter hastalığı (KAH) %2.1, kronik obstrüktif akciğer hastalığı (KOAH) %1.5, kronik böbrek hastalığı (KBH) % 1.8 ve astım %2.1 olarak tespit edilmiştir (Tablo 1).
İleri yaş, düşük Ct değeri, IL-6 artışı, SII’da artış, albüminde azalma, ferritin artışı, lenfosit sayısında azalma, nötrofil lenfosit oranında (NLR) artış, lenfosit CRP oranında (LCR) azalma, lenfosit monosit oranında (LMR) azalma, platelet lenfosit oranında (PLR) artış ve CRP düzeyinde artış; yoğun bakımda yatan hastalarda serviste takip edilen hastalara göre, entübe olan hastalarda entübe olmayan hastalara göre ve ölen hastalarda iyileşen hastalara göre istatistiksel olarak anlamlı düzeyde farklı bulunmuştur (sırasıyla p< 0.001; p= 0.02; p< 0.001; p< 0.001; p< 0.001; p< 0.001; p< 0.001; p< 0.001; p< 0.001; p< 0.001; p< 0.001; p< 0.001) (Tablo 2).
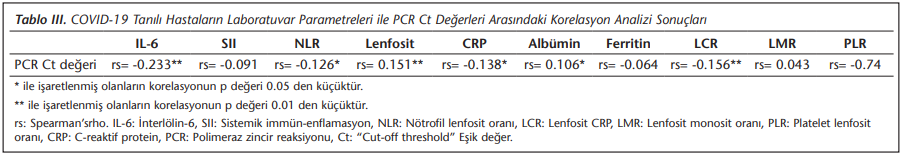
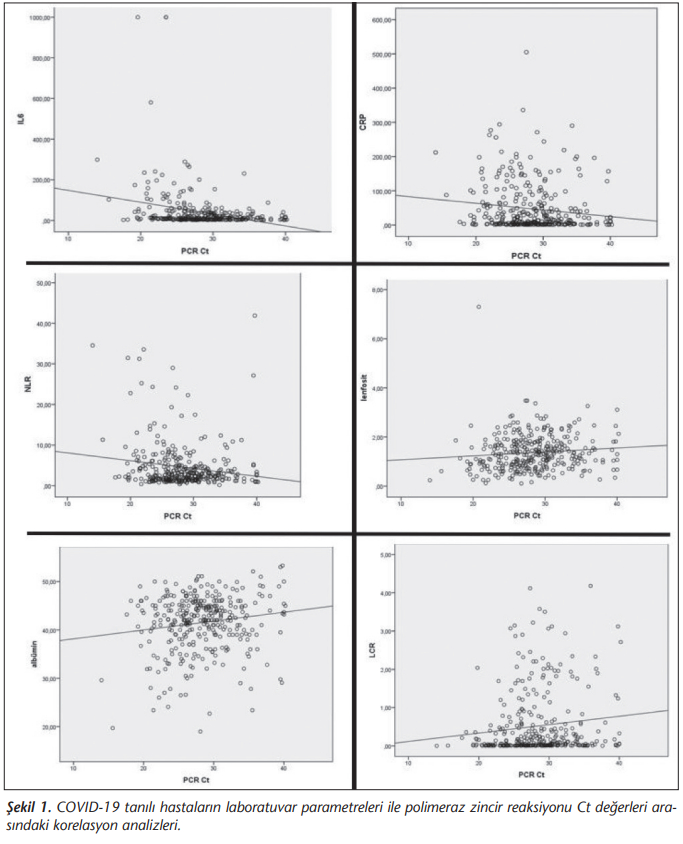
Yapılan istatistiksel analizde serum IL-6, NLR, LCR ve CRP değerleri ile Ct değerleri arasında anlamlı negatif korelasyon (sırasıyla p< 0.01, r= -0.233; p= 0.021, r= -0.126; p= 0.004, r= 0.156 ve p= 0.011, r= -0.138) ve lenfosit ile albümin değeri ile anlamlı pozitif korelasyon saptanmıştır (sırasıyla p=0.005; r= 0.151 ve p= 0.050; r= 0.106) (Tablo 3) (Şekil 1).
TARTIŞMA
COVID-19 salgını, küresel olarak tüm toplumları etkileyen bir sağlık sorunudur. COVID-19 hastalığının hem terapötik hem de prediktif tanısal açıdan yönetimi bu problem ile mücadelede gereklidir.
Çalışmamızda ileri yaş, Ct değerinin düşüklüğü, IL-6’nın yüksekliği, SII yüksekliği, albüminin düşüklüğü, ferritinin yüksekliği, lenfosit sayısının düşüklüğü, NLR’nin yüksekliği ve CRP’nin yüksekliği yoğun bakımda izlem, entübasyon gereksinimi ve mortal seyir açısından ilişkili bulunmuştur.
Çin’de yapılan 1558 hasta ve altı çalışmayı kapsayan meta-analizde[6], sırasıyla KOAH, KAH, DM ve HT’nin en önemli bağımsız risk faktörleri olduğu bulunmuştur. Çalışmamıza göre hastalarımızda en sık komorbiditeler; HT (%13.9), DM (%4.1), alerjik astım (%2.1), KAH (%2.1), KBH (%1.8) ve KOAH (%1.5) olarak saptanmıştır. İtalya’da yapılan bir çalışmada[7] ciddi hastalık ve ölüm riskinin HT olanlarda, olmayanlara göre 2.5 kat yüksek olduğu bildirilmiştir. İtalya’da COVID-19 nedeniyle ölen 355 hastayı kapsayan bir çalışmada[8] komorbidite sayısı ortalama 2.7 olup, yalnızca üç (%0.3) hastada altta yatan komorbidite saptanmamıştır. Çalışmamızda ölen hastalarımızın 13’ünde HT, dördünde DM, ikisinde KOAH ve birinde KAH varlığı saptanmıştır. Ölen hastalarımızdan altısında altta yatan iki komorbidite bulunmuştur. Hastanede yatan COVID-19 tanılı hastalarla gerçekleştirilen birkaç çalışmada[9],[10] ortanca yaş 49-56 arasında değişmektedir. Benzer şekilde, Çin verilerine dayanan bir çalışmada[11], COVID-19 tanısıyla hastaneye yatış oranlarının yaşla birlikte arttığı, 20 ila 29 yaş için %1, 50 ila 59 yaş için %4 ve 80 yaşından büyükler için %18 olduğu bildirilmiştir.
Yaşlılık ve mortalite artışı ilişkilidir[8],[12]. Çin Hastalık Kontrol ve Önleme Merkezi’nden gelen bir raporda, 70 ila 79 yaş ve 80 yaş ve üstü için vaka ölüm oranları sırasıyla %8 ve 15 bulunmuştur[12]. Benzer bulgular İtalya’dan da bildirilmiştir ve vaka ölüm oranları sırasıyla 70-79 yaş ve 80 yaş ve üstü olanlarda %12 ve 20’dir[8].
Amerika Birleşik Devletleri’nde, olguların %67’sinin ≥ 45 yaşlarında olduğu ve Çin’deki bulgulara benzer şekilde, ölümlerin %80’inin ≥ 65 yaşlarında meydana geldiği bulunmuştur[13]. Çalışmamızda da daha ağır seyirli hastalık ve mortalite artan yaşla birliktelik göstermiştir.
Çin’de 1099 hastayla yapılan bir çalışmada[14] yoğun bakım (n= 173) ve serviste yatan (n= 926) hastalarda kadın cinsiyeti, sırasıyla %42.2 ve %41.8 olarak belirlenmiş ve bu açıdan hastalar arasında istatistiksel bir fark olmadığı bildirilmiştir. Polat ve arkadaşları da yoğun bakımda yatış sırasında erkek hastaların IL-6 ve ferritin düzeylerini kadın hastaların IL-6 ve ferritin düzeylerine göre anlamlı olarak yüksek saptamış ancak cinsiyetler arasında mortalite açısından anlamlı fark olmadığını göstermişlerdir[15]. Çalışmamızda da yoğun bakıma yatış, entübasyon gereksinimi ve mortalite açısından cinsiyetin istatistiksel olarak anlamlı olmadığı bulunmuştur.
Henry ve arkadaşlarının yaptığı bir meta-analizde[16], özellikle CD4 T lenfositlerinin hastalığın ağırlığı ve prognozunda biyolojik bir prediktör olduğu gösterilmiştir. Henry ve arkadaşları SARS-CoV-2 tarafından yok edilen lenfositlerin yeniden kazanım yeteneği ile sağ kalım arasında ilişki olduğunu öne sürmüşlerdir[16]. Sonuçlarımıza göre, lenfopeni, hastalığın ağır seyretmesiyle ilişkili bulunmuştur. Çin’de yapılan bir çalışmada, COVID-19 tanılı hastalarda akut akciğer hasarının şiddeti ve lenfopeni arasında korelasyon saptanmıştır[17]. CD4+ ve CD8+ kaynaklı lenfopeni, SARS ve MERS gibi çeşitli viral enfeksiyonlar da saptanmıştır[18]. Chen ve arkadaşlarının yaptıkları bir çalışmada[19], SARS’ta meydana gelen lenfopeninin artmış çözünür vasküler hücre adezyon molekülü-1 (VCAM-1) nedeniyle artan vasküler geçirgenlikten kaynaklandığı bildirilmiştir. Bütün bu verilere rağmen COVID-19 tanılı hastalarda kesin mekanizma henüz net değildir.
Son veriler, serum ferritin düzeylerinin aşırı artışını göstermiştir[20]. Serum ferritin yükselmesi, COVID-19 mortalitesinin bir prediktörü olarak önerilmiş ve bu veriler çalışmamızla uyumlu bulunmuştur[20].
CRP, COVID-19 hastalarının çoğunda yüksek olarak saptanmış ve hastalığın şiddetiyle ilişkili olduğu gösterilmiştir. Sepsis ve mortalite açısından erken bir belirteç olabileceği de düşünülmektedir[21]. Luo ve arkadaşları yaptıkları retrospektif bir çalışmada[21] özellikle başvuru anındaki CRP düzeyinin hastalığın şiddetinin derecelendirilmesinde önemli olabileceğini ileri sürmektedir. Wang ve arkadaşlarının yaptıkları çalışmaya göre CRP, ferritin, IL-6 gibi enflamasyon belirteçleri mortalite ile önemli derecede ilişkili bulunmuştur[9]. Çalışmamızda da yüksek CRP düzeyleri uzamış mekanik ventilasyon, çoklu organ disfonksiyonları, morbidite ve mortalite ile ilişkili bulunmuştur.
Enflamatuvar süreç, nötrofillerin sentezini uyarırken lenfositlerin apopitozisini hızlandırabilmektedir. Liu ve arkadaşları, NLR’nin ağır hastalığa yol açabilen erken evre COVID-19 enfeksiyonunda prediktif bir faktör olduğunu göstermiştir[22]. Turan ve arkadaşları da NLR’nin hastalığın ağır seyretmesinde önemli bir belirteç olduğunu saptamışlardır[23]. Qin ve arkadaşları hastalığın ağır seyirli olmasında yüksek nötrofil sayısı fakat düşük lenfosit sayısının gözlendiğini bildirmişlerdir. Sonuçta NLR ağır hastalarda daha yüksek seyretmiştir[24]. Bu durum verilerimizle de uyumludur.
LCR, kanserli hastalarda sistemik enflamasyonu yansıtan bir enflamasyon skorudur. Rangel ve arkadaşları tarafından yapılan bir meta-analizde[25], LCR’nin ağır seyirli COVID-19 enfeksiyonlarında anlamlı şekilde azaldığı gösterilmiştir ve bu da çalışmamızla uyumludur.
LMR, immün sistem ve onkogenez arasında bir role sahiptir ve hematolojik maligniteler ve bazı solid tümörlerle ilişkisi gösterilmiştir[26]. İtalya’da yapılan bir çalışmaya göre azalmış LMR, COVID-19 enfeksiyonlarında kötü prognoz ve artmış mortalite ile ilişkili bulunmuştur[27] ve bu durum çalışmamızla uyumludur.
Yeni bir enflamasyon indeksi olan PLR, sistemik enflamasyon düzeyini yansıtmaktadır. PLR’nin malignite, diyabet, koroner arter hastalığı ve bağ doku hastalıklarıyla ilişkisi gösterilmiştir[28]. COVID-19 enfeksiyonlarında platelet sayısının azalmasının nedenleri; kemik iliği projenitör hücrelerin hasara uğramasına bağlı olarak platelet sentezinde azalma, otoantikor oluşumu ve immün-kompleks aracılı platelet yıkımıdır[29]. Simadibrata ve arkadaşları tarafından yapılan bir meta-analizde[29] artmış PLR düzeyleri, COVID-19 tanılı hastalarda ağır seyirle ilişkili bulunmuştur ve çalışmamızla uyumludur.
Albüminin SARS-CoV-2’nin hücreye giriş mekanizmasında rolü olduğu bilinen ACE-2 reseptörlerinin ekspresyonunun down regülasyonunu sağladığı gösterilmiştir[30]. Huang ve arkadaşlarına göre ağır COVID-19 tanılı hastalarda hipoalbüminemi gelişmektedir ve çalışmamızla uyumludur[31].
IL-6, akciğerlerin enflamasyon durumunu yansıtan bir akut faz reaktanıdır. Klinik ve deneysel çalışmalarda sepsis ve çeşitli akut organ hasarlarında prognostik bir belirteç olduğu gösterilmiştir. IL-6, enfeksiyonlara ve doku hasarlarına karşı konak savunmasına katkıda bulunur; fakat SARS-CoV-2’ye karşı yanıtta aşırı ve kontrolsüz salınımı akut ağır sistemik bir enflamatuvar yanıt olan sitokin fırtınasına yol açar[32]. Çalışmamızda yüksek IL-6 düzeyleri, uzamış mekanik ventilasyon, organ disfonksiyonları, morbidite ve mortalite ile ilişkili bulunmuştur.
SII, periferal kan parametrelerinden nötrofil, platelet ve lenfosit sayısı ile ilişki bir prognostik indekstir. Sepsis ve hepatoselüler karsinom ve kolorektal kanser gibi hastalıkları öngörmede kullanılmıştır[33]. SII, COVID-19 hastalarında komorbidite kaynaklı klinik durumdaki genel bozulma dışında pulmoner hasarı da özgül olarak yansıtabilmektedir[34]. Sonuçlarımıza göre artmış SII, hastalığın ağır seyretmesi ile ilişkilidir.
Çalışmamızda serum IL-6, NLR ve CRP değerleriyle PCR Ct değerleri arasında anlamlı negatif korelasyon ve lenfosit değeri ile anlamlı pozitif korelasyon saptanmıştır. Klinik örneklerdeki inhibitör faktörler ve testin lineer dinamik aralığı nedeniyle Ct değeri ve logaritmik viral yük doğru orantılı olmayabilir ancak daha yüksek Ct değerleri genellikle daha düşük viral yüklerle ilişkilidir[35]. Amerika Birleşik Devletleri’nde yapılan bir çalışmaya göre düşük Ct değerleri olan hastalar daha ağır seyir göstermektedir[36].
Ct değerinin biyokimyasal ve hematolojik belirteçler ile ilişkisi hakkında literatürde sınırlı sayıda çalışma mevcuttur. Literatürdeki mevcut iki çalışmaya göre lenfopeni ile düşük Ct değerleri anlamlı olarak ilişkili bulunmuştur[17],[37]. Liu ve arkadaşları[37], lenfosit sayısı ve Ct değeri arasındaki korelasyon analizinde anlamlı ilişki saptamıştır (r= 0.548 ve p< 0.001). Çin’de yapılan diğer bir çalışmada ise lenfosit sayısı ve Ct değeri arasındaki korelasyon analizinde anlamlı ilişki saptanmıştır (r= 0.815 ve p= 0.004)[17]. Yüksek düzeyde pozitif korelasyon bulunan bu çalışmaların aksine çalışmamızda düşük düzeyde pozitif korelasyon saptanmıştır.
Literatürdeki mevcut bir çalışmaya göre düşük serum albümin seviyeleri ile düşük Ct değerleri anlamlı olarak ilişkili bulunmuştur. Liu ve arkadaşları[17], albümin ve Ct değeri arasındaki korelasyon analizinde anlamlı ilişki saptamıştır (r= 0.717 ve p= 0.01). Yüksek düzeyde pozitif korelasyon bulunan bu çalışmanın aksine, çalışmamızda düşük düzeyde pozitif korelasyon saptanmıştır.
Literatürde IL-6 ve NLR ile Ct değerlerinin ilişkisini gösteren henüz bir çalışma bulunmamaktadır. Çalışmamızda IL-6 ve NLR, Ct değerleri ile düşük düzeyde negatif korelasyon saptanmıştır.
Çalışmada çeşitli kısıtlılıklar mevcuttur. Bu çalışma tek merkezli ve retrospektiftir. Çalışmada hasta verileri elektronik kayıt sisteminden retrospektif olarak alındığı ve vücut kitle indeksleri yer almadığı için obezite açısından bir değerlendirme yapılamamıştır. Tedavi sonrasındaki parametrelere bakılamamıştır. Erken prediktörlerin güvenirliğini doğrulamak için prospektif kohort çalışmalarına ihtiyaç vardır. Bu sayede gelecekte yeni prediktif bir model veya skorlama kriterleri getirilebilir. Diğer bir kısıtlılık ise kantitatif viral RNA saptanmasının eksikliğidir.
İleri yaş, düşük Ct değeri, yüksek IL-6 düzeyleri, yüksek SII, hipoalbüminemi, yüksek ferritin düzeyleri, lenfopeni, yüksek NLR, düşük LCR, düşük LMR, yüksek PLR ve yüksek CRP’si olan hastalarda progresyon daha ciddi olup bu hastalarda yoğun bakım takibi, entübasyon ve mortalite daha fazla gözlenmektedir. IL-6, NLR, LCR, CRP’nin yüksekliği, lenfopeni ve hipoalbüminemi, düşük Ct değerleri ile korelasyon göstermiştir. Bu konuda daha kapsamlı, çok merkezli prospektif çalışmalara ihtiyaç vardır.
ETİK KURUL ONAYI
Bu çalışma, Ankara Şehir Hastanesi Girişimsel Olmayan Klinik Araştırmalar Etik Kurulu onayı ile gerçekleştirildi (Tarih: 25.06.2020 ve Karar No: E1-20-776) ve T.C. Sağlık Bakanlığı Sağlık Hizmetleri Genel Müdürlüğü Bilimsel Çalışma Platformu tarafından onaylandı (Tarih: 19.05.2020 ve Karar No: 2020-05-17T19_36_58). Araştırma Helsinki Deklerasyonuna ve yayın etiğine uygun olarak gerçekleştirildi.
ÇIKAR ÇATIŞMASI
Yazarlar bu makale ile ilgili herhangi bir çıkar çatışması bildirmemişlerdir.
KAYNAKLAR
- Tufan A, Avanoğlu Güler A, Matucci-Cerinic M, COVID-19, immune system response, hyperinflammation and repurposing antirheumatic drugs. Turk J Med Sci 2020; 50(SI-1): 620-32.
- Leisman DE, Ronner L, Pinotti R, Taylor MD, Sinha P, Calfee CS. Cytokine elevation in severe and critical COVID-19: a rapid systematic review, meta-analysis, and comparison with other inflammatory syndromes. Lancet Respir Med 2020; 8(12): 1233-44.
- Crouse J, Kalinke U, Oxenius A. Regulation of antiviral T cell responses by type I interferons. Nat Rev Immunol, 2015; 15(4): 231-42.
- Soy M, Atagündüz P, Atagündüz I, Sucak GT. Hemophagocytic lymphohistiocytosis: a review inspired by the COVID-19 pandemic. Rheumatol Int 2021; 41(1): 7-18.
- Cai Q, Huang D, Ou P, Yu H, Zhu Z, Xia Z, et al. COVID-19 in a designated infectious diseases hospital outside Hubei Province, China. Allergy 2020; 75(7): 1742-52.
- Wang B, Li R, Lu Z, Huang Y. Does comorbidity increase the risk of patients with COVID-19: evidence from meta-analysis. Aging (Albany NY) 2020; 12(7): 6049-57.
- Lippi G, Wong J, Henry BM, Hypertension in patients with coronavirus disease 2019 (COVID-19): a pooled analysis. Pol Arch Intern Med 2020; 130(4): 304-9.
- Onder G, Rezza G, Brusaferro S. Case-Fatality Rate and Characteristics of Patients Dying in Relation to COVID-19 in Italy. JAMA, 2020; 323(18): 1775-6.
- Wang D, Hu B, Hu C, Zhu F, Liu X, Zhang J, et al. Clinical Characteristics of 138 Hospitalized Patients With 2019 Novel Coronavirus-Infected Pneumonia in Wuhan, China. JAMA 2020; 323(11): 1061-9.
- Huang C, Wang Y, Li X, Ren L, Zhao J, Hu Y, et al. Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. Lancet 2020; 395(10223): 497-506.
- Verity R, Okell LC, Dorigatti I, Winskill P, Whittaker C, Imai N, et al. Estimates of the severity of coronavirus disease 2019: a model-based analysis. Lancet Infect Dis 2020; 20(6): 669-77.
- Wu Z, McGoogan JM. Characteristics of and Important Lessons From the Coronavirus Disease 2019 (COVID-19) Outbreak in China: Summary of a Report of 72 314 Cases From the Chinese Center for Disease Control and Prevention. JAMA 2020; 323(13): 1239-42.
- CDC COVID-19 Response Team. Severe Outcomes Among Patients with Coronavirus Disease 2019 (COVID-19) - United States, February 12-March 16, 2020. MMWR Morb Mortal Wkly Rep 2020; 69(12): 343-6.
- Guan WJ., Ni ZY, Hu Y, Liang WH, Ou CQ, He JX, et al. Clinical characteristics of coronavirus disease 2019 in China. N Engl J Med 2020; 382(18): 1708-20.
- Polat Ö, Anaklı İ, Alay GH, Çeliksoy E, Tuna V, Orhun G, et al. COVID-19 Hastalarında Cinsiyetin Enflamatuvar Belirteçlere Etkisi. J Turk Soc Intens Care 2020; 18: 14-21.
- Henry BM, de Oliveira MHS, Benoit S, Plebani M, Lippi G, Hematologic, biochemical and immune biomarker abnormalities associated with severe illness and mortality in coronavirus disease 2019 (COVID-19): a meta-analysis. Clin Chem Lab Med 2020 58(7): 1021-8.
- Liu Y, Yang Y, Zhang C, Huang F, Wang F, Yuan J, et al. Clinical and biochemical indexes from 2019-nCoV infected patients linked to viral loads and lung injury. Sci China Life Sci 2020; 63(3): 364-74.
- He Z, Zhao C, Dong Q, Zhuang H, Song S, Peng G, et al. Effects of severe acute respiratory syndrome (SARS) coronavirus infection on peripheral blood lymphocytes and their subsets. Int J Infect Dis 2005, 9(6): 323-30.
- Chen RF, Chang JC, Yeh WT, Lee CH, Liu JW, Eng HL, et al. Role of vascular cell adhesion molecules and leukocyte apoptosis in the lymphopenia and thrombocytopenia of patients with severe acute respiratory syndrome (SARS). Microbes Infect 2006; 8(1): 122-7.
- Ruan Q, Yang K, Wang W, Jiang L,Song J. Clinical predictors of mortality due to COVID-19 based on an analysis of data of 150 patients from Wuhan, China. Intensive Care Med 2020; 46(5): 846-8.
- Luo X, Zhou W, Yan X, Guo T, Wang B, Xia H, et al. Prognostic Value of C-Reactive Protein in Patients With Coronavirus 2019. Clin Infect Dis 2020; 71(16): 2174-9.
- Liu J, Liu Y, Xiang P, Pu L, Xiong H, Li C, et al., Neutrophil-to-lymphocyte ratio predicts critical illness patients with 2019 coronavirus disease in the early stage. J Transl Med 2020; 18(1): 206.
- Turan D, Çınarka H, Çörtük M, Tanrıverdi E, Chousein EGU, Yıldırım BZ, et al. The Relationship Between SII, PLR, LCR, MPV/PLT Values and COVID-19 Prognosis. South Clin Ist Euras 2021; 32(2): 109-15
- Qin C, Zhou L, Hu Z, Zhang S, Yang S, Tao Y, et al. Dysregulation of Immune Response in Patients With Coronavirus 2019 (COVID-19) in Wuhan, China. Clin Infect Dis 2020; 71(15): 762-8.
- Lagunas-Rangel FA. Neutrophil-to-lymphocyte ratio and lymphocyte-to-C-reactive protein ratio in patients with severe coronavirus disease 2019 (COVID-19): a meta-analysis. J Med Virol 2020; 92(10): 1733-4.
- Gu L, Li H, Chen L, Ma X, Li X, Gao Y, et al. Prognostic role of lymphocyte to monocyte ratio for patients with cancer: evidence from a systematic review and meta-analysis. Oncotarget 2016; 7(22): 31926.
- Lissoni P, F. Rovelli F, Monzon A, Privitera C, Messina G, Porro G, et al., Evidence of abnormally low lymphocyte-to-monocyte ratio in COVID-19-induced severe acute respiratory syndrome. J Immuno Allerg 2020; 1(2): 1-6.
- Qu R, Ling Y, Zhang YHZ, Wei LY, Chen X, Li XM, et al. Platelettolymphocyte ratio is associated with prognosis in patients with coronavirus disease 19. J Med Virol 2020; 92(9): 1533-41.
- Simadibrata DM, Pandhita BAW, Ananta ME, Tango T. Platelet-to-lymphocyte ratio, a novel biomarker to predict the severity of COVID-19 patients: A systematic review and meta-analysis. J Intensive Care Soc 2020; 1751143720969587.
- Liu BC, Gao J, Li Q, Xu LM. Albumin caused the increasing production of angiotensin II due to the dysregulation of ACE/ACE2 expression in HK2 cells. Clin Chim Acta 2009; 403(1-2): 23-30.
- Huang J, Cheng A, Kumar R, Fang Y, Chen G, Zhu Y, et al. Hypoalbuminemia predicts the outcome of COVID-19 independent of age and co-morbidity. J Med Virol 2020; 92(10): 2152-8.
- Parsons PE, Eisner MD, Thompson BT, Matthay MA, Ancukiewicz M, Bernard GR, et al. Lower tidal volume ventilation and plasma cytokine markers of inflammation in patients with acute lung injury. Crit Care Med 2005; 33(1): 1-6
- Hong X, Cui B, Wang M, Yang Z, Wang L, Xu Q, Systemic Immune-inflammation Index, Based on Platelet Counts and Neutrophil-Lymphocyte Ratio, Is Useful for Predicting Prognosis in Small Cell Lung Cancer. Tohoku J Exp Med 2015; 236(4): 297-304.
- Fois AG, Paliogiannis P, Scano V, Cau S, Babudieri S, Perra R, et al. The Systemic Inflammation Index on Admission Predicts In-Hospital Mortality in COVID-19 Patients. Molecules 2020; 25(23): 5725.
- Aquino-Jarquin G. The raw Ct values from RT-PCR detection are not viral load quantitation units. Clin Infect Dis 2021; 72(8): 1489-90.
- Arons MM, Hatfield KM, Reddy SC.,Kimball A, James A, Jacobs JR, et al. Presymptomatic SARS-CoV-2 Infections and Transmission in a Skilled Nursing Facility. N Engl J Med 2020; 382(22): 2081-90.
- Liu Y, Liao W, Wan L, Xiang T, Zhang W, Correlation Between Relative Nasopharyngeal Virus RNA Load and Lymphocyte Count Disease Severity in Patients with COVID-19. Viral Immunol 2021; 34(5): 330-5.
İletişim (Correspondence):
Uzm. Dr. Emrah Salman,
Ankara Şehir Hastanesi,
Temel İmmünoloji Kliniği.
Üniversiteler Mahallesi 1604. Cadde No: 9, Ankara, Türkiye.
Tel (Phone):+90 (312) 552 60 00/703981,
E-posta (E-mail):emrahsalman85@hotmail.com